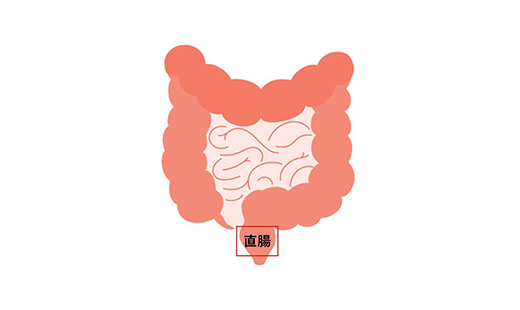
直腸がんは大腸がんの一種であり、日本において比較的多く見られるがんの一つです。2021年に行われた調査では、大腸を結腸と直腸に分けて考えたとき、直腸がんは6位にランクインしています。
直腸がんは中高年層に多く、進行するまで自覚症状が現れにくい点が特徴です。このことは早期発見を妨げる要因にもなっており、気づいたときにはがんが進行しているケースも少なくありません。
本記事では、直腸がんの原因となる生活習慣や加齢、遺伝的要素、その他のリスクについて解説します。併せて症状や治療の選択肢についても紹介します。直腸がんについて正しく理解し、予防や早期発見のきっかけとしてください。
※参考:がん情報サービス.「最新がん統計のまとめ」.
https://ganjoho.jp/reg_stat/statistics/stat/summary.html ,(参照2025-07-18).
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
直腸がんとは?
直腸がんとは、大腸のうち直腸と呼ばれる部分に発生する悪性腫瘍です。大腸がんは結腸がんと直腸がんに大別され、そのうち直腸がんは全体の約30〜40%を占めるとされています。
直腸は、結腸から送られてきた便を一時的に蓄え、排便のタイミングに応じて肛門へと送り出す役割を担っている臓器です。骨盤内という限られたスペースに位置し、前立腺や膣、膀胱などの臓器と隣接しているため、がんが進行するとこれらの器官に影響を及ぼす可能性もあります。また便の通過路に当たる部位なので、がんの存在が排便異常として現れやすいという特徴があります。
直腸がんの主な原因
直腸がんの原因は一つに限らず、いくつかの要素が複合的に関与しているケースが多いです。そのため多角的なリスクに目を向けることが大切です。それぞれのリスク因子について詳しく見ていきましょう。
【原因①】生活習慣
日常生活における行動の積み重ねが、長期的にがんの発症リスクを高めることがあります。特に食生活、飲酒・喫煙、運動不足は直腸がんの三大生活習慣リスクとして知られています。
【原因①-1】食生活の乱れ(高脂肪・低食物繊維)
牛・豚・羊などの赤身肉や、ハム・ソーセージ・ベーコンといった加工肉を多く摂取する食習慣は、直腸がんのリスクを高めると報告されています。これらの食品には、加熱時に発生する発がん性物質や、保存料・添加物なども含まれており、過剰摂取には注意が必要です。
また野菜や果物などに含まれる食物繊維が不足すると、腸内の有害物質の排出が滞り、腸内環境が悪化します。便秘になりやすくなることで発がん性物質が長時間腸内にとどまり、直腸がんのリスクがさらに高まる可能性があります。
予防のためには以下のような取り組みが効果的です。
- ● 食物繊維を含む野菜・果物・豆類・穀類を意識的に摂る
- ● 脂質の摂取を控えめにする(特に動物性脂肪)
- ● 味噌や納豆、漬物などの発酵食品を食事に取り入れ、腸内環境を整える
【原因①-2】飲酒・喫煙
アルコールは体内で肝臓によりアセトアルデヒドに代謝されますが、この物質には発がん性があることが知られています。特に飲酒量が多く、かつ長期間にわたり飲酒を続けている人は、大腸がんの発症リスクが有意に高くなるとする研究結果もあるため注意が必要です。またアルコールは腸管の粘膜を傷つけ、発がん物質の影響を受けやすくする点でもリスク因子となります。
喫煙についても、たばこの煙に含まれる多数の発がん性化学物質が、血流を通じて全身に拡散されることが確認されています。直腸の粘膜も例外ではなく、慢性的なダメージが細胞の異常増殖につながる恐れがあるでしょう。
予防には次のような対策が挙げられます。
- ● アルコール摂取量を適量に抑える、休肝日を設ける
- ● 禁煙に取り組む、受動喫煙の環境を避ける
- ● 飲酒と喫煙の併用習慣を見直す
なお喫煙と飲酒を併用すると、がんリスクがさらに増幅されるという報告もあります。
【原因①-3】運動不足
運動不足により基礎代謝が低下すると、内臓脂肪を蓄積しやすくなります。脂肪細胞からはサイトカインなどの慢性的な炎症反応を引き起こす物質が分泌され、がん化を促す一因となると考えられています。また肥満によってインスリン抵抗性が高まり、ホルモンバランスが乱れることも、がんのリスクを高める要因です。
適度な運動には腸のぜん動運動を促進し、便秘の予防や腸内環境の正常化に寄与する効果が期待できます。便の通過時間が短縮されて、腸内にとどまる発がん性物質の影響を軽減できるでしょう。具体的には、以下のような行動が効果的です。
- ● 毎日30分程度のウォーキングや軽い筋トレを習慣化する
- ● 通勤時に階段を使うなど、日常生活に運動を取り入れる
- ● 長時間の座り仕事では1時間ごとに立ち上がって体を動かす
特別な運動をするのではなく、日々の中で少しずつ体を動かす工夫をすることが大切です。
【原因2】加齢
直腸がんは、加齢に伴って発症率が上昇する傾向にあります。特に50歳以降は罹患率が急増し、70代や80代にも多いです。この背景には、細胞の老化やDNAの修復機能の低下、長年の生活習慣の積み重ねなどが関与していると考えられます。
なお男女別では、男性にやや多く見られる傾向がありますが、女性にも一定の割合で発症しています。
※参考:がん情報サービス.「がん種別統計情報 直腸」.
https://ganjoho.jp/reg_stat/statistics/stat/cancer/7_rectal.html
,(参照2025-07-18).
【原因③】家族歴や遺伝子変異(家族性大腸腺腫症など)
直腸がんには遺伝的な体質が関与する場合があります。特に注意すべきなのが、「リンチ症候群(遺伝性非ポリポーシス大腸がん)」と「家族性大腸腺腫症(FAP)」という2つの代表的な遺伝性大腸がんです。
リンチ症候群は、大腸がんの他に子宮体がんや胃がん、卵巣がん、小腸がんなど、複数のがんを若いうちから発症しやすい体質のことを指します。家族内で大腸がんの発症者が複数いる場合は、この疾患の可能性があるため注意が必要です。
一方、FAPは大腸に数百〜数千個ものポリープができる遺伝性疾患で、放置するとほぼ100%の確率で大腸がんを発症するとされています。発症年齢は10代から20代と非常に若く、適切な時期に内視鏡検査や外科的対応を実施する必要がある疾患です。
このような家族歴や遺伝性疾患がある方は、早期からの定期的な大腸検査と、必要に応じた遺伝カウンセリングを受けることをおすすめします。
※参考:日本遺伝性腫瘍学会.「リンチ症候群」.
https://jsht-info.jp/general_public/abouts/hnpcc/
,(参照2025-07-17).
※参考:日本遺伝性腫瘍学会.「遺伝性腫瘍とは」.
https://jsht-info.jp/general_public/abouts/fap/
,(参照2025-07-17).
【原因④】その他のリスク因子
直腸がんの発症には、生活習慣や遺伝的要因に加え、過去の病歴や体内の慢性的な炎症も関係していることが分かっています。中でも注意が必要なのが、炎症性腸疾患と大腸ポリープの既往です。
潰瘍性大腸炎やクローン病といった炎症性腸疾患は、長期間にわたって腸の粘膜に慢性的な炎症をもたらします。この炎症が続くと、腸の細胞が繰り返し損傷と修復を繰り返すことになり、結果として異常な細胞増殖が起こる可能性があります。特に潰瘍性大腸炎では、発症から10年以上経過すると大腸がんのリスクが明らかに高まることが知られており、継続的な経過観察が重要です。炎症の程度や範囲、罹患期間によってがん化のリスクが異なるため、専門医による適切な評価と定期的な検査が求められます。
また、過去に大腸ポリープを指摘された経験のある方も注意が必要です。ポリープは全てががんになるわけではありませんが、特に腺腫と呼ばれるタイプのポリープは前がん病変とされ、一定期間のうちにがんへ進行する可能性があります。切除されたポリープが良性であっても、再発や新たなポリープの出現を防ぐには、定期的な内視鏡検査を継続するのが望ましいです。ポリープの大きさや数、組織の種類によってリスクが変わるため、医師の指導のもとで適切なフォローアップを行うことが推奨されます。
このように炎症や過去の腸病変がある場合には、通常よりも直腸がんの発症リスクが高くなる可能性があります。健康な方以上に予防と早期発見の意識を持つことが重要です。
直腸がんの症状

直腸がんは、初期の段階では自覚症状がほとんどないケースが一般的です。しかし、病状が進行するにつれて、次第に特徴的な症状が現れるようになります。特に排便に関わる変化には注意が必要です。
※参考:がん情報サービス.「大腸がん(結腸がん・直腸がん)について」.
https://ganjoho.jp/public/cancer/colon/about.html
,(参照2025-07-18).
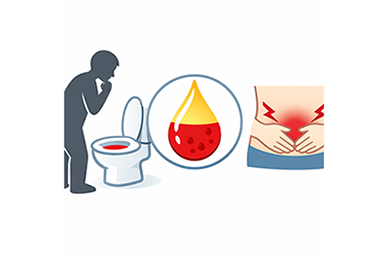
血便(便に血が混じる)
直腸がんの初期症状として多く見られるのが血便です。便に鮮やかな赤い血が混じる、または便の表面に血液が付着するといった変化が見られます。これは腫瘍が直腸の粘膜を刺激・損傷することで出血が起こるためです。痔と似た症状なので見過ごされる場合もありますが、出血が繰り返されるようであれば注意が必要です。
排便習慣の変化(下痢と便秘の繰り返し)
腫瘍が腸内で便の通過を妨げると、一時的な便秘が起こることがあります。その後、腸のぜん動運動が過剰になって下痢が発生し、便秘と下痢を交互に繰り返すという症状につながるのです。こうした排便リズムの変化も、がんの進行によるサインの一つと考えられています。
残便感
排便後にすっきりしない、便が残っているように感じる「残便感」も直腸がんに特徴的な症状です。これは腫瘍によって腸管が狭くなり、便が完全に排出されないことで起こるとされています。常に排便の不快感があるような場合は、放置してしまわず、なるべく早めに専門医の診察を受けましょう。
便の形状の変化(便が細くなる)
がんが進行し、腸の内腔が物理的に狭くなると、通過する便が細くなることがあります。いわゆる「鉛筆状の便」とも呼ばれ、通過障害が疑われる症状の一つです。継続して便の形状が細くなっている場合には、検査が必要です。
腹痛や腹部の不快感
腸の閉塞や炎症、周囲の組織への浸潤が進むと、持続的な腹痛や腹部の不快感が現れることがあります。特に食後や排便時に痛みを感じる場合は、早めに医療機関での検査を検討しましょう。
貧血・倦怠感
直腸がんによる慢性的な出血は、知らないうちに貧血を引き起こすことがあります。貧血が進行すると、全身の倦怠感や息切れ、動悸といった症状が現れます。検診などで貧血を指摘された場合には、原因を精査することが重要です。
食欲低下・体重減少
がんが進行すると、食欲が落ちたり、急激な体重減少が見られたりすることがあります。これはがんによる代謝異常や、腸の機能低下、消化吸収の障害が関係していると考えられています。これらの症状が見られる段階では病状が進行している可能性があるため、速やかな受診が必要です。
直腸がんの早期発見には検診が重要
先述の通り直腸がんは初期症状がほとんどなく、自力で異変に気づくようなケースは少ないです。そのため早期発見につなげるには、たとえ体調に異変を感じていなくても、定期的に検診を受ける必要があります。
代表的な検査としては、便に微量の血液が混じっていないかを調べる「便潜血検査」があり、40歳以上を対象とした自治体のがん検診でも実施されています。年に1回の受診が推奨されており、陽性となった場合には内視鏡検査による精密検査が必要です。
内視鏡検査では、ポリープや粘膜の異常を直接観察できるため、早期の段階でのがん発見や、がん化する前のポリープ切除も可能となります。家族歴がある方や、高リスク群に該当する方は、より積極的な受診をおすすめします。
※参考:厚生労働省.「がん検診」.
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000059490.html
,(参照2025-07-18).
直腸がんの治療法
直腸がんの治療は、がんの進行度・腫瘍の位置・転移の有無・患者の体力や生活背景などを踏まえて総合的に判断されます。主な選択肢として挙げられるのが、内視鏡治療・手術療法・薬物療法(抗がん剤治療)・放射線療法・免疫細胞治療です。これらは単独で行う場合もあれば、複数を組み合わせて治療効果を高めるケースもあります。
直腸がんでは、局所制御と再発予防の両方を意識した治療計画が重要です。そのため、治療の順序や組み合わせ方も患者さんごとに異なります。
以下では、それぞれの治療法の特徴を解説します。
内視鏡治療
がんが粘膜内にとどまっているごく早期の直腸がんでは、開腹手術を行わずに「内視鏡的切除」で対応できる場合があります。主な方法は、病変を切り取る「内視鏡的粘膜切除術(EMR)」と、より広範囲かつ深く剥離できる「内視鏡的粘膜下層剥離術(ESD)」の2パターンです。どちらが適応されるかは、腫瘍の大きさや形、深さによって判断されます。
内視鏡治療は体への負担が少なく、入院期間も短くて済むのが特長です。ただし、リンパ節転移の可能性がある場合や、切除断端にがん細胞が残った場合は、追加で手術を行うことがあります。
手術療法
直腸がんの手術は、がんの位置や進行度、そして周囲の臓器との関係性を考慮して、いくつかの術式の中から最適な方法が選ばれます。直腸は骨盤の奥深くにあり、狭い空間に位置するため、精緻な手術技術が求められます。特に直腸周囲には膀胱や前立腺、子宮、卵巣などの臓器や、自律神経が存在するので、機能温存の配慮も重要です。
主な方法は以下の通りです。
- ● 直腸局所切除術:早期のがんに対して、がん部分だけを肛門や仙骨側から切除する方法です
- ● 直腸前方切除術:腹側から腸管を切除し、縫合する手術です。部位により「高位」「低位」の切除に分かれ、必要に応じて一時的な人工肛門を造設します
- ● 直腸切断術:がんが肛門に近い場合、直腸と肛門を一括して切除し、永久的な人工肛門(ストーマ)を造設します
- ● 括約筋間直腸切除術(ISR):腹肛門に近いがんで、肛門の機能を残せる可能性がある場合は、括約筋の一部のみを切除して温存します
括約筋間直腸切除術は、がんの深達度が深い場合は再発リスクが高まり、排便コントロールが困難になる可能性もあります。ISRが適応となるかどうかは、がんの性質だけではなく、患者さん自身の生活への影響を踏まえて慎重に判断する必要があります。
また、がんの切除に伴い人工肛門(ストーマ)を造設することもあるでしょう。ストーマには一時的なものと永久的なものがあり、術前にしっかりと準備や説明が行われます。ストーマ管理は看護師とともに練習でき、装着にも工夫が施されているため、生活の質を保ちながら日常生活を続けることが可能です。
薬物療法(抗がん剤治療)
直腸がんでは、がんがリンパ節に転移している場合や、術後の再発を予防する目的で抗がん剤を使用することがあります。また、手術が難しい進行がんや遠隔転移を伴うケースでは、全身に作用する抗がん剤が主な治療手段となることも少なくありません。
抗がん剤には、点滴による投与と内服による投与があり、腫瘍の進行度や患者の全身状態、副作用の程度に応じて投与方法や薬剤の組み合わせが調整されます。近年では、従来の細胞障害性抗がん剤に加え、分子標的薬を組み合わせることで治療効果を高める方法も採用されています。
ただし薬物療法は、がん細胞だけでなく正常な細胞にも影響を与える点に注意が必要です。吐き気や倦怠感、脱毛、骨髄抑制による免疫力低下などの副作用が生じることがあります。これらの副作用を軽減する支持療法を併用し、生活の質(QOL)にも配慮しながら、治療を継続することが重要です。
放射線療法
直腸がんでは、がんの位置が骨盤内の深い部分にあるため、手術と併せて放射線治療が行われることがあります。特に進行がんや、肛門に近い部位のがんでは、手術の前に放射線治療を行い、がんを小さくして切除しやすくする方法が選択されやすいです。これにより局所再発のリスクを低減できる可能性があります。
また、放射線と抗がん剤を併用する「化学放射線療法」が行われるケースもあり、手術前や手術が難しい場合の根治的治療として活用されます。術後に再発の可能性が高いと判断されたケースでも、放射線治療が検討されるでしょう。
なお放射線療法の治療中や治療後には、以下のような副作用が見られることがあります。
- ● 放射線による皮膚の炎症や直腸の炎症
- ● 下痢や排便のコントロール困難
- ● 化学療法を併用した場合の吐き気、脱毛、白血球減少など
免疫細胞治療
再発や転移を伴う進行がんでは、標準治療のみではコントロールが難しい場合があります。そのようなケースでは、免疫細胞治療が選ばれることもあります。
免疫細胞治療は、患者さん自身の免疫細胞(NK細胞やT細胞など)を体外で活性化・増殖させてから体内に戻し、がん細胞を攻撃させる治療法です。副作用が比較的少なく、体への負担を抑えながらがんの進行抑制を目指せる点が特長です。特に、以下のような方に選ばれる傾向にあります。
- ● 標準治療後の再発予防を考える方
- ● 他の治療で効果が得られなかった方
- ● 全身状態を維持しながら治療を継続したい方
- ● 標準治療と併用してQOLの維持を重視したい方
免疫細胞治療は、新たな治療の一つとして、将来の治療選択肢を広げる可能性があります。
※参考:がん情報サービス.「大腸がん(結腸がん・直腸がん)治療」.
https://ganjoho.jp/public/cancer/colon/treatment.html
,(参照2025-07-18).
まとめ
直腸がんは、食生活の乱れや運動不足、喫煙・飲酒、遺伝的要因など、複数のリスク因子が重なって発症するがんです。初期には自覚症状が少ないため、症状の有無にかかわらず、検診の活用や予防行動が非常に重要です。
治療においては、外科手術や抗がん剤・放射線治療に加え、再発予防や進行がんの補完治療として免疫細療治療の選択肢も広がりつつあります。不安を感じた場合は医療機関への相談をためらわず、早期受診を心がけましょう。
瀬田クリニック東京では、他の治療法と併用できる免疫細胞治療を提供しており、患者さんお一人おひとりに合った治療をご提案しています。気になる症状やご相談があれば、ぜひお気軽にお問い合わせください。
関連性の高いコラム記事
-
卵巣腫瘍でお腹は出る?お腹の出方に変化がある原因や初期症状、早期発見のための注意点
2026.05.01瀬田クリニック東京
-
上皮内がんの種類と特徴を徹底解説 進行・検査・治療・予防まで網羅
2026.04.10瀬田クリニック東京
-
膀胱がんの初期症状をわかりやすく解説 早期発見のために知っておくべきポイント
2026.04.03瀬田クリニック東京
-
おならが臭くなるのは大腸がんのサイン?初期症状や治療法を解説
2026.03.19瀬田クリニック東京
-
5大がんとは?胃・大腸・肺・乳・肝がんの特徴と予防・早期発見のポイント
2026.03.06瀬田クリニック東京
-

聴器がん(耳がん)とは?原因や症状・治療法を解説
2026.02.27瀬田クリニック東京
-
血液検査でがんが分かる確率はどのくらい?現状と今後の展望を徹底解説
2026.02.06瀬田クリニック東京
-
直腸がんの原因とは?生活習慣・遺伝・その他のリスク要因を解説
2026.01.30瀬田クリニック東京
-

寝汗が続くのはがんのサイン?悪性リンパ腫との関係を詳しく解説
2026.01.23瀬田クリニック東京
-

がんのサインとしての肩の痛みとは?知っておきたい原因と治療法を解説
2026.01.16瀬田クリニック東京
-
がんの進行速度はがんの種類や年齢で違う?進行が早いがん・遅いがんの特徴と予後の目安を解説
2026.01.09瀬田クリニック東京
-
扁平上皮癌とは?発生部位ごとの特徴や症状・原因・治療法を紹介
2025.12.26瀬田クリニック東京
-

悪性新生物とは何か?がんとの違いや診断名の意味を解説
2025.12.19瀬田クリニック東京
-
胆管がんとは?症状や主なリスク要因、治療法を解説
2025.12.12瀬田クリニック東京
-
肝臓がんの初期症状は?早期発見のために押さえておくべきポイントを解説
2025.12.05瀬田クリニック東京
-
胃がん症状 初期に見逃しやすいサインから進行時の変化まで解説
2025.11.21瀬田クリニック東京
-

「かゆみ」はがんの初期症状?注意すべき症状や治療方法を紹介
2025.11.07瀬田クリニック東京
-
白血病の原因とは?リスク要因や症状、治療法を詳しく解説
2025.10.24瀬田クリニック東京
-
甲状腺がんの初期症状とは?がんの種類や発症原因、治療方法を解説
2025.10.17瀬田クリニック東京
-
咽頭がんとは?症状や原因、検査方法、治療方法を発生部位別に紹介
2025.10.10瀬田クリニック東京
-
多発性骨髄腫とは?症状から治療法、免疫細胞治療に関する情報まで徹底解説
2025.10.03瀬田クリニック東京
-

乳がん対策のポイントは正しく知ること!基礎知識から免疫細胞治療の実例まで徹底解説
2025.09.26瀬田クリニック東京
-
膵臓がんの特徴と注意点とは?症状からリスク要因、免疫細胞治療まで徹底解説
2025.09.19瀬田クリニック東京
-

前立腺がんとは?症状や原因、診断の流れ、進行度別の治療方法を解説
2025.09.12瀬田クリニック東京
-

放射線治療の副作用による下痢の症状とは?原因から対処法まで解説
2025.09.05瀬田クリニック東京
-
大腸がんとは?特有の症状や発症原因、早期発見のポイントを徹底解説
2025.08.29瀬田クリニック東京
-

子宮頸がんに初期症状はある?発症の原因や予防方法・治療法を解説
2025.08.22瀬田クリニック東京
-
がんが発生する仕組みとは?原因や予防方法、治療方法まで徹底解説!
2025.08.08瀬田クリニック東京
-
がんの痛みはなぜ起こるの?原因や治療方法、日常生活でできる緩和法を解説
2025.08.01瀬田クリニック東京
-

40代でがんにかかる確率は?罹患数の多いがんの種類や対応している検診、治療法を解説
2025.07.04瀬田クリニック東京
-

30代でがんにかかる確率は?兆候や予防線、治療法を解説
2025.06.27瀬田クリニック東京
-
肺がんとは?代表的な症状や種類にくわえ治療法までを解説
2025.06.13瀬田クリニック東京
-
がんの進行速度はどう決まる?要因や進行を抑える方法を解説
2025.05.30瀬田クリニック東京
-

肝臓がんによる痛みの原因は何?対処法と治療法を解説
2025.05.23瀬田クリニック東京
-

多段階発がんとは?がん発生の仕組みと予防方法を解説
2025.05.09瀬田クリニック東京
-

がんは遺伝するの?遺伝性腫瘍の種類やリスク、対策を解説
2025.05.02瀬田クリニック東京
-

がんでお腹が空かない理由と対策とは?食欲不振の対策も解説
2025.04.18瀬田クリニック東京
-

口唇がんの初期症状とは?原因やステージごとの進行度合い、代表的な治療法を解説
2025.04.04瀬田クリニック東京
-
がんは2年以内の再発率が高い?再発のメカニズムや治療法、再発リスクを軽減する予防策を解説
2025.03.28瀬田クリニック東京
-

舌がんの進行速度は?進行度合いや治療法、舌がんを予防するために心掛けたいことを解説
2025.03.14瀬田クリニック東京
-
食道がんとげっぷは関係がある?具体的な症状やステージ、治療方法を解説
2025.02.21瀬田クリニック東京
-
小葉がんとは?主な症状や診断方法、治療法を解説
2025.02.07瀬田クリニック東京
-

花咲き乳がんは潰瘍を形成した乳がん 症状や進行過程、治療方法を解説
2025.01.10瀬田クリニック東京
-
がんの前兆の可能性がある症状とは?部位別の初期症状や治療法も解説
2024.12.27瀬田クリニック東京
-
抗がん剤使用中に貧血になりやすいのはなぜ?要因や対処法を解説
2024.12.13瀬田クリニック東京
-
がんの標準治療とは科学的根拠に基づいた治療!メリット・デメリットやその他の治療法を解説
2024.11.29瀬田クリニック東京
-
がんによる腹水の原因や治療法は?免疫療法との併用治療も解説
2024.11.22瀬田クリニック東京
-

女性特有のがんで腰痛になる?主な種類や治療法を解説
2024.10.11瀬田クリニック東京
-
がんではない悪性腫瘍はある?悪性腫瘍の種類や良性腫瘍との違いなどを紹介
2024.10.4瀬田クリニック東京
-

小児がんになりやすい子どもの特徴は?小児がんの概要や発見のきっかけ、種類について解説
2024.9.20瀬田クリニック東京
-
スキルス胃がんになりやすい人の特徴は?原因や症状、治療方法も解説
2024.9.13瀬田クリニック東京
-

がんの手術療法の術後合併症とは?術後合併症の種類やリスクを軽減する方法を解説
2024.9.6瀬田クリニック東京
-
子宮頸がんが発覚するきっかけは?基礎知識やステージ、治療法なども解説
2024.8.23瀬田クリニック東京
-

骨肉腫の主な症状や進行、現在の治療法について解説
2024.8.16瀬田クリニック東京
-
化学療法と抗がん剤の違いとは?化学療法による治療内容や他の治療法との違いを解説
2024.8.2瀬田クリニック東京
-

骨のがんはどんな病気? 主な種類や症状、検査、治療法について分かりやすく解説
2024.7.26瀬田クリニック東京
-

現代のがん治療の最先端とは?先進医療の注意点などを解説
2024.7.19瀬田クリニック東京
-
重粒子線治療の特徴やメリット・デメリットについて解説
2024.6.28瀬田クリニック東京
-

化学療法とは? 特徴やメリット・デメリットを詳しく解説
2024.6.26瀬田クリニック東京
-

メラノーマ(悪性黒色腫)とは? 症状や治療方法を詳しく解説
2024.6.20瀬田クリニック東京
 CHINESE
CHINESE
 無料説明会
無料説明会 資料請求
資料請求