がん治療を終えた後、多くの方が抱えるのが「再発」への不安です。治療が一区切りついても、日々の生活や健康管理の中で、その影を意識せざるを得ない場面は少なくありません。
がんの再発は偶然起きるものではなく、生活習慣・免疫機能・体内環境など、複数の要因が関わることが知られています。防ぐためには、生活習慣の改善だけではなく、定期的な医療チェックや免疫力の維持、そして心の健康を保つ工夫も欠かせません。
本記事では医療的ながんの再発予防に関する取り組みから、日常生活で実践できる生活習慣の工夫、免疫力の重要性までを総合的に解説します。読み進めていただくことで、「今日から自分にできる再発予防」が具体的に見えてくるはずです。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
がんの再発とは?
がんの再発とは、治療によって一度は症状や腫瘍が消失した後に、再び体内にがんが出現する状態を指します。初めて診断されたときのがん(初発)とは区別され、治療が完了した後でも一定の確率で起こり得るものです。
がんの再発は、治療後もわずかに体内に残っていたがん細胞が、時間の経過とともに増殖して起こると考えられています。ここで言うところのがん細胞は手術や薬物療法、放射線療法で完全に取り除けなかったものや、休眠状態で残っていたものです。
がん再発の形態には、大きく分けて「局所再発」「領域再発」「遠隔転移」があります。これらは再びがんが見つかる部位や広がり方によって分類され、それぞれ特徴が異なります。
局所再発
局所再発は、がんが最初に発生した部位やその周辺に再び現れるがん再発の形態です。手術後に微小ながん細胞が周囲の組織に残っていた場合や、放射線治療後に完全に消失しきれなかった場合などに起こります。
症状としては、しこりや腫れ、手術痕周囲の違和感、痛みなどが現れることがあります。画像検査(CT、MRI、PETなど)や定期的な診察による視触診で発見されるケースが多いです。
領域再発
領域再発は、がんが発生した部位の周囲にあるリンパ節などに再びがんが見つかるケースを指します。リンパ節は体内の免疫や排泄の通り道であり、がん細胞が移動しやすい経路のひとつです。再び全身にがんが広がる前触れとなるケースもあり、予後に大きく影響する可能性があります。発見にはCTやPETなどの画像検査が有効で、経過観察が重要です。
遠隔転移
遠隔転移は、がんの初発部位から離れた臓器や組織に再びがんが出現する再発形態です。
初期の遠隔転移は自覚症状が乏しい場合も多く、定期的な検査が早期発見の鍵となります。症状が出る場合は、転移先に応じて骨の痛み、呼吸困難、神経症状などが現れることがあります。
がんが再発しやすい時期とリスク因子
がんは治療が終了した直後から常に再発の可能性がありますが、特に手術や初回治療後の2年間は再発が多く見られる時期といわれています。治療直後は手術や抗がん剤などの影響によって免疫機能が低下し、体内に残っている可能性のあるがん細胞が増殖しやすい状態になっているためです。
がん再発のリスクを高める要因にはいくつかあります。進行度が高く、すでに転移を伴っている場合は再発率が上昇します。
また病理所見で腫瘍の悪性度や分化度が低い場合、あるいはリンパ管や血管への浸潤が認められる場合も注意が必要です。高齢になる程免疫機能の回復が遅れやすく、再発リスクはさらに高まります。
さらに喫煙や飲酒、不規則な食生活や運動不足といった生活習慣は、がんの再発を促す要因となります。持病や慢性炎症、睡眠不足や強いストレスによる免疫力の低下も同様に影響するでしょう。
こうした因子は互いに関連し合い、総合的に再発の可能性を高めるため、予防には複合的な対策が必要です。
再発リスクの高いがん種
がんの再発リスクは、がん種によって異なります。治療方法や発症部位の特性、がん細胞の性質に応じて、再発の起こりやすさや再発までの期間に差は生じるものです。また同じがん種であっても、患者さんごとの病理所見やホルモン受容体の有無、遺伝子変異のタイプなどによって予後は大きく変わります。
ここでは再発率が高い傾向にあるとされる代表的ながん種として、乳がん・大腸がん・肺がんの特徴と、どのようにして再発するかを解説します。これらはいずれも日本で比較的患者数が多く、再発時の経過観察や生活習慣改善の重要性が高いがん種です。
乳がん
乳がんは、ホルモン受容体(ER、PR)の有無やHER2陽性か陰性かによって、再発の傾向が異なります。ホルモン受容体陽性タイプでは、治療終了から10年以上経ってから再発する「晩期再発」も少なくありません。一方、トリプルネガティブ型やHER2陽性型は、発症から数年以内の早期再発が多く見られます。
再発形態としては、乳房やその周囲への局所再発、骨・肺・肝臓・脳などへの遠隔転移があります。治療後も長期にわたり定期的な検診や画像検査を行うことが重要です。
大腸がん
大腸がんは、手術後の肝臓や肺への遠隔転移が比較的多く見られます。これは、大腸からの血流が肝臓を経由するため、肝臓が転移の好発部位となるからです。
再発は手術後2〜3年以内に集中する傾向があり、この期間は特に注意深い経過観察が必要です。定期的な血液検査(CEAなどの腫瘍マーカー)や画像診断を受けることで、再発の早期発見が可能になります。
肺がん
肺がんは、脳や骨、肝臓などへの遠隔転移が多く、再発時には全身的な症状が現れる場合があります。特に小細胞肺がんは進行が速く、治療後早期に再発しやすいです。一方非小細胞肺がんは比較的進行が緩やかですが、それでも数年以内の再発が少なくありません。
肺がんの再発は、初期には自覚症状が乏しいことも多く、定期的なCT検査やMRI、腫瘍マーカー測定が欠かせません。早期発見により治療選択肢を広げられる可能性があります。
再発防止に役立つ医療的アプローチ
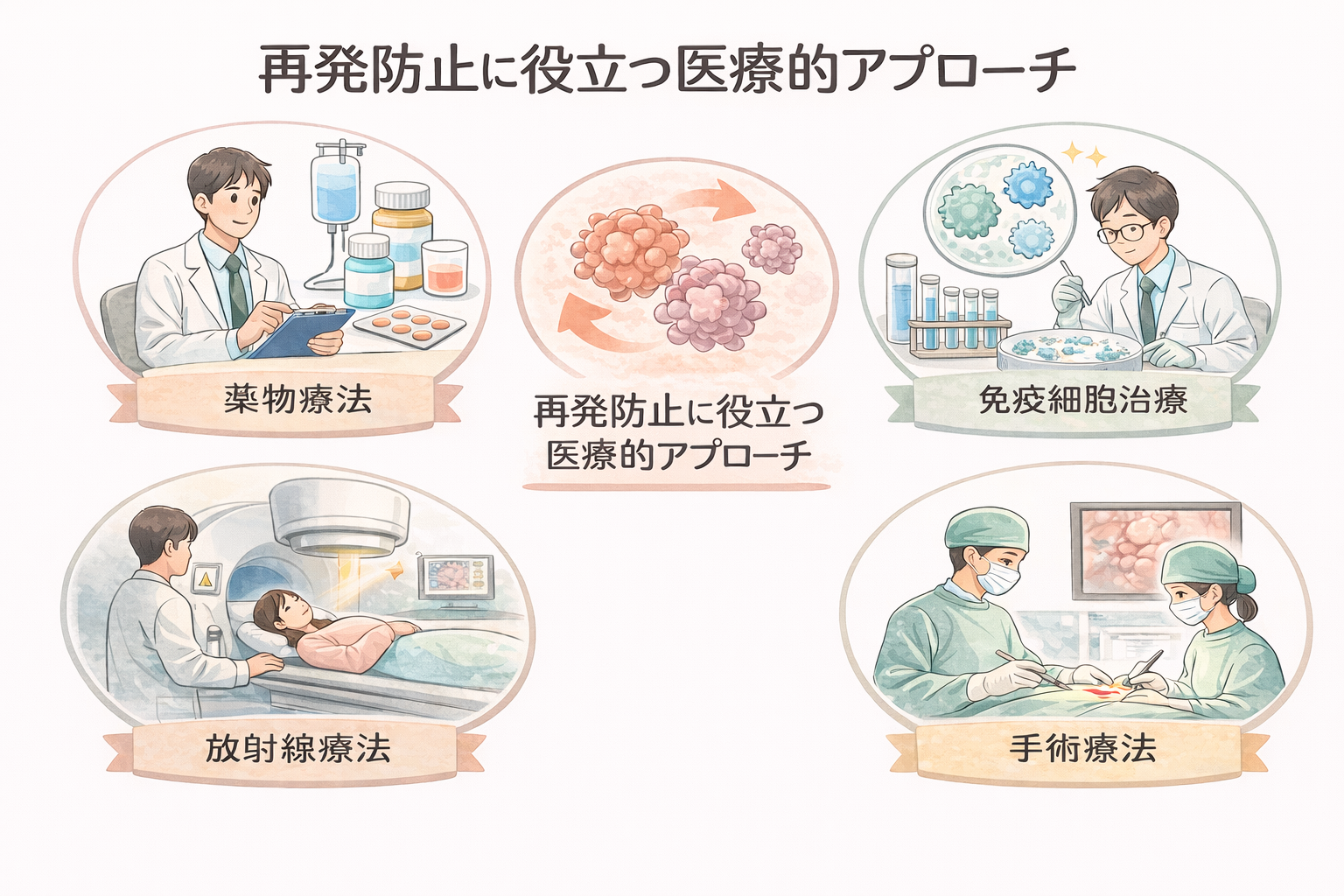
がんの再発を防ぐためには、初発治療の終了後も医療的なケアを継続することが重要です。再発のリスクが高いと判断された場合には、「補助療法(アジュバント療法)」と呼ばれる追加治療を行うケースもあります。これは、治療後に体内に残っている可能性のあるがん細胞を根絶し、再発の確率を減らすことを目的とした医療的アプローチです。
再発予防に用いられる医療的アプローチは、がんの種類や進行度、患者さんの全身状態に応じて選択されます。以下に主な方法を紹介します。
薬物療法
薬物療法は、抗がん剤や分子標的薬、ホルモン療法などを用いて体内のがん細胞を攻撃する医療的アプローチです。初発治療後に行われる術後補助化学療法は、がん再発のリスクを下げるために広く実施されています。具体的には、以下のような薬が用いられます。
- ● 抗がん剤:細胞分裂を阻害し、がん細胞の増殖を防ぐ
- ● 分子標的薬:特定の遺伝子変異やタンパク質を狙って作用し、副作用をある程度抑えつつ治療可能
- ● ホルモン療法:乳がんや前立腺がんなど、ホルモン依存性のがんに対して再発予防効果を発揮
これらの薬物療法を実施する際は、副作用への対応も含め、医師や医療チームとの綿密な連携が必要です。
免疫細胞治療
免疫細胞治療は、患者さん自身の免疫機能を高めることで体内に潜むがん細胞の排除を目指す医療的アプローチです。樹状細胞ワクチン療法やNKT細胞療法など、さまざまな種類があります。
免疫細胞治療は、自分の免疫細胞を体外で活性化・増殖させてから再び体内に戻す点が特徴です。副作用が比較的少なく、がんの再発予防目的として行われることもあります。
放射線療法
放射線療法は、再発した部位や転移が確認された箇所に高エネルギーの放射線を照射し、がん細胞を破壊する医療的アプローチです。再発防止を目的に用いられることは比較的少ないですが、局所再発の際には有効な選択肢となる場合があります。
例えば乳がんや頭頸部がんの手術後に、残存の可能性がある微小ながん細胞を照射によって制御するケースなどが考えられます。この場合、副作用や照射範囲との兼ね合いを考慮しながら、治療計画を立てなければなりません。
手術療法
手術療法は、がんの再発が限局しており、他の部位への転移がない場合に検討される医療的アプローチです。再切除によって腫瘍を完全に取り除ける可能性がある場合には、再発後でも根治を目指せることがあります。
手術が可能かどうかは、再発部位の位置や周囲臓器との関係、全身状態などによって決まります。再切除の可否判断は経験豊富な外科医の評価が不可欠であり、他の治療との併用も含めた総合的な判断が必要です。
再発防止のために工夫すべき習慣
がんの再発を防ぐためには、治療後の生活習慣の見直しが欠かせません。医療的なアプローチだけではなく、日常の食事や運動、生活習慣の改善を組み合わせることで、体の免疫力を維持し、再発リスクを低減できます。特に、がん経験者にとっては、再発予防の取り組みがそのまま生活の質(QOL)の向上にもつながるでしょう。
最後に、厚生労働省も推奨している、がんの再発防止につながる5つの習慣をご紹介します。
※参考:厚生労働省.「がん予防」.
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000059490_00004.html
(参照2025-08-30)
食生活の工夫
食事は体の状態を日々形づくる重要な要素であり、がんの再発予防にも直結します。
野菜や果物、魚を中心としたメニューは、ビタミンやポリフェノール、オメガ3脂肪酸といった抗酸化作用の高い栄養素を豊富に含み、体内の炎症を抑え、細胞の酸化ダメージを軽減する効果が期待できます。一方で、ハムやソーセージなどの加工肉や、揚げ物・バターなどの高脂肪食品は、過剰摂取によって炎症を促進しがんの再発リスクを高める恐れがあるため、がんの再発防止の観点では注意したいメニューです。
また食物繊維の摂取も重要です。食物繊維は腸内環境を整え、有害物質の排出を助ける他、腸内の善玉菌を増やし免疫力を高める働きがあります。和食や地中海式食事など、栄養バランスの取れた食事内容を意識することで、がんの再発予防だけではなく生活習慣病の予防にもつながります。
禁酒
アルコール摂取は口腔がん、食道がん、肝がんなど複数のがんリスクを高めることが知られています。
「少量なら大丈夫」と思われがちですが、がんの再発予防には完全禁酒が望ましいです。飲酒習慣がある方は、ノンアルコールドリンクへの置き換えなどから始めると継続しやすいでしょう。
禁煙
喫煙はがんの新たな発症リスクを高めるだけではなく、免疫機能やDNA修復機能を低下させ、がん再発の可能性を高めます。受動喫煙も健康に悪影響を与えるため、家族や職場の喫煙環境にも注意が必要です。
禁煙をすると、がんの再発予防につながるだけではなく、心血管疾患や呼吸器疾患の予防にもなります。医療機関の禁煙外来やニコチン代替療法を活用すると、より成功率が高まるでしょう。
運動習慣の改善
適度な運動は、免疫機能を高めて炎症を抑え、がんの再発予防に役立ちます。運動は必ずしも一度に長時間行う必要はなく、1日30分程度を週5日続けるなど生活に無理なく取り入れることが大切です。厚生労働省は成人で身体活動を1日40分以上(1日約6,000歩以上)、高齢者は身体活動を1日60分以上 (1日約8,000歩以上) 運動をするのが良いとしています。
さらに筋力を維持・向上させることも、免疫機能の安定や体重管理に直結します。筋肉量が減ると基礎代謝が落ち、免疫力の低下や体脂肪の増加につながるため、スクワットや腕立て伏せ、軽いダンベル運動、ストレッチなどを組み合わせると効果的です。運動は気分転換にもつながり、ストレス軽減の面でもがんの再発予防に貢献するはずです。
適正体重の維持
肥満はホルモンバランスや慢性的な炎症反応の異常を引き起こし、がん再発のリスクを高めます。特に内臓脂肪の蓄積は、インスリン抵抗性や炎症性サイトカインの増加をもたらし、がん細胞が増殖しやすい環境を作ります。BMI(体格指数)で男性では23~27、女性は19~25が適正体重の目安とされますが、数値ばかりにこだわらず、筋肉と脂肪のバランスも考慮することが重要です。
体重管理は急激な減量をするのではなく、栄養バランスを保ちながら徐々に行いましょう。例えば食事は腹八分目を心がけ、間食を減らし、夕食の時間を就寝の3時間前までに設定するなどの工夫が有効です。これらの習慣を日常に定着させることで、体重だけでなく体調全体の安定が図られ、がん再発の予防にもつながります。
免疫力を高めることも大切
私たちの体の免疫システムは、体内に侵入した病原体や異常化した細胞を監視・排除するという、重要な役割を担っています。がん細胞は本来免疫細胞によって排除されますが、免疫力が低下するとその監視網が十分に機能せず、再発リスクが高まります。また免疫力が弱まると感染症にもかかりやすくなり、体力や臓器機能の低下を招き、がん治療やがんの再発予防にも悪影響を与えるでしょう。
免疫力を保つには、まず十分な睡眠を確保することが大切です。睡眠の質を高めるためには就寝前のスマートフォン使用を控え、寝室の環境を整えるようにしましょう。またストレスを長期間抱えると免疫機能の低下につながるので、趣味やリラクゼーション、深呼吸や瞑想などを取り入れて、ストレスを軽減する習慣を持つと良いです。
食事面では、免疫細胞の材料となる良質なタンパク質や、ビタミンA・C・E、亜鉛や鉄などのミネラルをバランスよく摂取することが大切です。さらに適度な運動は血流を促進し、免疫細胞が全身を巡りやすくなります。加えて、手洗いやうがい、必要に応じたワクチン接種などによる感染症予防も、免疫力の維持には欠かせません。こうした日々の積み重ねが、がん再発予防につながるでしょう。
まとめ
がんの再発を防ぐためには、医療と生活習慣の両輪での取り組みが欠かせません。薬物療法などの医療的アプローチは再発リスクを直接下げる重要な手段ですが、それだけではなく日常生活における食事・運動・睡眠・ストレス管理などの改善も並行して行うことで、相乗効果が期待できます。
がんの再発は、早期に発見できればその分治療の選択肢が広がります。定期的な検査や自己観察を怠らず、体調の変化を感じる際は早めに医師へ相談しましょう。
瀬田クリニック東京は、1999年に日本で初めて免疫細胞治療専門の民間医療機関として開院しました。開院以来、徹底した個別化医療を積み重ね、現在では患者さん一人ひとりの状態に合わせたがん免疫細胞治療のご提案を行っております。現在進行系のがん治療はもちろん、再発予防としての治療も可能ですので、再発リスクに不安を感じている方は、ぜひお気軽にご相談ください。
関連性の高いコラム記事
-
5大がんとは?胃・大腸・肺・乳・肝がんの特徴と予防・早期発見のポイント
2026.03.06瀬田クリニック東京
-

聴器がん(耳がん)とは?原因や症状・治療法を解説
2026.02.27瀬田クリニック東京
-
血液検査でがんが分かる確率はどのくらい?現状と今後の展望を徹底解説
2026.02.06瀬田クリニック東京
-
直腸がんの原因とは?生活習慣・遺伝・その他のリスク要因を解説
2026.01.30瀬田クリニック東京
-

寝汗が続くのはがんのサイン?悪性リンパ腫との関係を詳しく解説
2026.01.23瀬田クリニック東京
-

がんのサインとしての肩の痛みとは?知っておきたい原因と治療法を解説
2026.01.16瀬田クリニック東京
-
がんの進行速度はがんの種類や年齢で違う?進行が早いがん・遅いがんの特徴と予後の目安を解説
2026.01.09瀬田クリニック東京
-
扁平上皮癌とは?発生部位ごとの特徴や症状・原因・治療法を紹介
2025.12.26瀬田クリニック東京
-

悪性新生物とは何か?がんとの違いや診断名の意味を解説
2025.12.19瀬田クリニック東京
-
胆管がんとは?症状や主なリスク要因、治療法を解説
2025.12.12瀬田クリニック東京
-
肝臓がんの初期症状は?早期発見のために押さえておくべきポイントを解説
2025.12.05瀬田クリニック東京
-
胃がん症状 初期に見逃しやすいサインから進行時の変化まで解説
2025.11.21瀬田クリニック東京
-

「かゆみ」はがんの初期症状?注意すべき症状や治療方法を紹介
2025.11.07瀬田クリニック東京
-
白血病の原因とは?リスク要因や症状、治療法を詳しく解説
2025.10.24瀬田クリニック東京
-
甲状腺がんの初期症状とは?がんの種類や発症原因、治療方法を解説
2025.10.17瀬田クリニック東京
-
咽頭がんとは?症状や原因、検査方法、治療方法を発生部位別に紹介
2025.10.10瀬田クリニック東京
-
多発性骨髄腫とは?症状から治療法、免疫細胞治療に関する情報まで徹底解説
2025.10.03瀬田クリニック東京
-

乳がん対策のポイントは正しく知ること!基礎知識から免疫細胞治療の実例まで徹底解説
2025.09.26瀬田クリニック東京
-
膵臓がんの特徴と注意点とは?症状からリスク要因、免疫細胞治療まで徹底解説
2025.09.19瀬田クリニック東京
-

前立腺がんとは?症状や原因、診断の流れ、進行度別の治療方法を解説
2025.09.12瀬田クリニック東京
-

放射線治療の副作用による下痢の症状とは?原因から対処法まで解説
2025.09.05瀬田クリニック東京
-
大腸がんとは?特有の症状や発症原因、早期発見のポイントを徹底解説
2025.08.29瀬田クリニック東京
-

子宮頸がんに初期症状はある?発症の原因や予防方法・治療法を解説
2025.08.22瀬田クリニック東京
-
がんが発生する仕組みとは?原因や予防方法、治療方法まで徹底解説!
2025.08.08瀬田クリニック東京
-
がんの痛みはなぜ起こるの?原因や治療方法、日常生活でできる緩和法を解説
2025.08.01瀬田クリニック東京
-

40代でがんにかかる確率は?罹患数の多いがんの種類や対応している検診、治療法を解説
2025.07.04瀬田クリニック東京
-

30代でがんにかかる確率は?兆候や予防線、治療法を解説
2025.06.27瀬田クリニック東京
-
肺がんとは?代表的な症状や種類にくわえ治療法までを解説
2025.06.13瀬田クリニック東京
-
がんの進行速度はどう決まる?要因や進行を抑える方法を解説
2025.05.30瀬田クリニック東京
-

肝臓がんによる痛みの原因は何?対処法と治療法を解説
2025.05.23瀬田クリニック東京
-

多段階発がんとは?がん発生の仕組みと予防方法を解説
2025.05.09瀬田クリニック東京
-

がんは遺伝するの?遺伝性腫瘍の種類やリスク、対策を解説
2025.05.02瀬田クリニック東京
-

がんでお腹が空かない理由と対策とは?食欲不振の対策も解説
2025.04.18瀬田クリニック東京
-

口唇がんの初期症状とは?原因やステージごとの進行度合い、代表的な治療法を解説
2025.04.04瀬田クリニック東京
-
がんは2年以内の再発率が高い?再発のメカニズムや治療法、再発リスクを軽減する予防策を解説
2025.03.28瀬田クリニック東京
-

舌がんの進行速度は?進行度合いや治療法、舌がんを予防するために心掛けたいことを解説
2025.03.14瀬田クリニック東京
-
食道がんとげっぷは関係がある?具体的な症状やステージ、治療方法を解説
2025.02.21瀬田クリニック東京
-
小葉がんとは?主な症状や診断方法、治療法を解説
2025.02.07瀬田クリニック東京
-

花咲き乳がんは潰瘍を形成した乳がん 症状や進行過程、治療方法を解説
2025.01.10瀬田クリニック東京
-
がんの前兆の可能性がある症状とは?部位別の初期症状や治療法も解説
2024.12.27瀬田クリニック東京
-
抗がん剤使用中に貧血になりやすいのはなぜ?要因や対処法を解説
2024.12.13瀬田クリニック東京
-
がんの標準治療とは科学的根拠に基づいた治療!メリット・デメリットやその他の治療法を解説
2024.11.29瀬田クリニック東京
-
がんによる腹水の原因や治療法は?免疫療法との併用治療も解説
2024.11.22瀬田クリニック東京
-

女性特有のがんで腰痛になる?主な種類や治療法を解説
2024.10.11瀬田クリニック東京
-
がんではない悪性腫瘍はある?悪性腫瘍の種類や良性腫瘍との違いなどを紹介
2024.10.4瀬田クリニック東京
-

小児がんになりやすい子どもの特徴は?小児がんの概要や発見のきっかけ、種類について解説
2024.9.20瀬田クリニック東京
-
スキルス胃がんになりやすい人の特徴は?原因や症状、治療方法も解説
2024.9.13瀬田クリニック東京
-

がんの手術療法の術後合併症とは?術後合併症の種類やリスクを軽減する方法を解説
2024.9.6瀬田クリニック東京
-
子宮頸がんが発覚するきっかけは?基礎知識やステージ、治療法なども解説
2024.8.23瀬田クリニック東京
-

骨肉腫の主な症状や進行、現在の治療法について解説
2024.8.16瀬田クリニック東京
-
化学療法と抗がん剤の違いとは?化学療法による治療内容や他の治療法との違いを解説
2024.8.2瀬田クリニック東京
-

骨のがんはどんな病気? 主な種類や症状、検査、治療法について分かりやすく解説
2024.7.26瀬田クリニック東京
-

現代のがん治療の最先端とは?先進医療の注意点などを解説
2024.7.19瀬田クリニック東京
-
重粒子線治療の特徴やメリット・デメリットについて解説
2024.6.28瀬田クリニック東京
-

化学療法とは? 特徴やメリット・デメリットを詳しく解説
2024.6.26瀬田クリニック東京
-

メラノーマ(悪性黒色腫)とは? 症状や治療方法を詳しく解説
2024.6.20瀬田クリニック東京
 CHINESE
CHINESE
 無料説明会
無料説明会 資料請求
資料請求












