肺がんは日本で発症が多いがんのうちの一つ(※)で、肺の気管や気管支、肺胞にある細胞ががん化したものです。肺がんの原因はいくつか考えられ、症状もさまざまです。
本記事では、肺がんの症状や原因に加え、診断方法やステージ、治療方法について幅広く解説します。治療方法は、標準治療といわれる手術療法と薬物療法、放射線療法に加え、近年発展を続けている「第4の治療方法」として注目を集める免疫療法についても紹介します。
がんは早期発見と適切な治療方法の選択が重要なので、治療を開始する前にしっかりと情報収集をしておきましょう。
※参考:全国健康保険協会.「肺がん」.
https://www.kyoukaikenpo.or.jp/~/media/Files/kochi/20140325001/20140409002.pdf ,(参照 2025-02-21).
免疫細胞療法(個別化がん免疫療法)
について、
さらに詳細を知りたいと
お考えの方へ
当クリニックでは、ご不安や疑問をしっかりお伺いしたうえで、お一人おひとりに適した治療をご提案いたします。
- 瀬田クリニック東京の免疫細胞治療の
特長 -
- 自己の免疫細胞を採取・培養し、がんと闘う力を高める
- 樹状細胞やT細胞などの多様な治療メニューで個別に最適な治療プランをご提案
- 標準治療との併用や再発予防にも対応
- 副作用が少なく、QOL(生活の質)維持を重視
ご希望の際は、下記「資料請求」「お問い合わせ」ボタンまたはお電話より、お気軽にご連絡ください。
専門スタッフ・医療担当者が誠実に対応いたします。治療を前向きにお考えのあなたを、私たちがしっかりサポートいたします。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
肺がんとは?
肺がんとは、気管や気管支、肺胞にある細胞ががん化した病気です。肺がんは、進行速度の差や転移・再発のしやすさにより、主に「小細胞肺がん」と「非小細胞肺がん」の2つに分類されます。
小細胞肺がん
小細胞肺がんは、丸くて小さな細胞のがんです。肺の入り口付近の肺門部にできることが多いといわれています。小細胞肺がんは肺がん全体の約10~15%を占め(※)、他の肺がんと比較して進行スピードが速く、転移・再発しやすいのが特徴です。また喫煙との関連が高いことが分かっています。
※参考:全国健康保険協会.「肺がん」.
https://www.kyoukaikenpo.or.jp/~/media/Files/kochi/20140325001/20140409002.pdf ,(参照 2025-02-21).
非小細胞肺がん
非小細胞肺がんは、肺がん全体の約85%を占めます(※)。小細胞肺がんと比べると、成長速度はゆっくりで、初期の段階では症状が現れにくいです。非小細胞肺がんは腺がん、扁平上皮がん、大細胞がんに分けられます。
腺がんは、腺組織と似た形のがんです。肺の奥(肺野)の末梢部に発生することが多いといわれています。腺がんは喫煙習慣のない方や女性の発生が比較的多いです。腺がんが進行すると、咳や喘鳴、痰などの症状が出ます。
扁平上皮がんは、肺門部や肺野に発生するがんで、喫煙との関連が強いとされています。咳や血痰などの症状が出やすいのが特徴です。
大細胞がんは、肺野の末梢部に発生することが多い、大きな細胞のがんです。腺がんや扁平上皮がんのように決まった形状がありません。肺がん全体の約5%を占めており、非小細胞肺がんの中では比較的進行が早く、転移しやすいといわれています。
※参考:全国健康保険協会.「肺がん」.
https://www.kyoukaikenpo.or.jp/~/media/Files/kochi/20140325001/20140409002.pdf ,(参照 2025-02-21).
肺がんの代表的な症状

肺がんは初期の段階では自覚症状が現れにくいこともあり、進行してから発覚するケースも少なくありません。しかし、早期発見できれば治療の選択肢も広がり、予後も良くなる可能性が高まります。
肺がんでは、初期症状として以下のような症状が現れることがあります。
- ●咳
- ●痰・血痰
- ●息切れ
ただし症状が出ていたとしても、肺がん以外の病気である場合もあります。風邪の場合にもよく見られる症状ですが、2週間以上長引く場合は肺がんの可能性があるため、医療機関を受診しましょう。
肺がんが進行すると、咳や痰に加え、以下の症状が現れます。
- ●胸の痛み
- ●倦怠感
- ●体重減少
- ●嗄声
(声がかれている状態) - ●呼吸困難
- ●喘鳴
(ぜんめい、呼吸をするとゼーゼー、ヒューヒューという音がする状態)
肺がんが他の臓器に転移した場合には、転移した臓器に応じた症状が現れることもあります。例えば脳に転移すると、頭痛や吐き気、けいれん発作などの症状が現れます。
「咳や痰が長く続いている」「胸の痛みが出始めた」など、少しでも気になる症状があれば、早めに医療機関を受診しましょう。特に、喫煙歴のある方や肺がんの家族歴がある方は、定期的な健康診断を受けることが重要です。
肺がんの原因
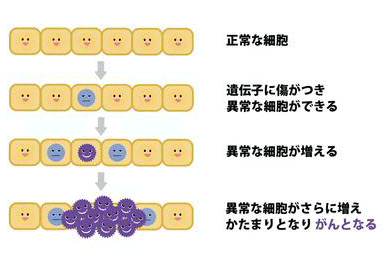
肺がんは、肺の細胞の遺伝子に傷が付き、異常な細胞が増殖することで発生します。
傷が付く原因は明確に分かってはいませんが、その一つとされているのは喫煙です。たばこの煙には、発がん性物質を含むさまざまな有害物質が含まれており、肺の細胞を傷つけ、がん化を促進するといわれています。そのため喫煙者は非喫煙者に比べて、肺がんになるリスクが数倍高くなってしまいます。非喫煙者であっても、受動喫煙をすると肺がんのリスクを高める点にも注意が必要です。
また喫煙以外にも、以下のものが肺がんのリスク要因として挙げられます。
- ●有害物質
(アスベスト、PM2.5、ベンゼン、ホルムアルデヒドなど) - ●肺の疾患
(肺結核、慢性閉塞性肺疾患、間質性肺炎など) - ●遺伝
建設業や製造業などで使用されるアスベストは、吸い込んでしまうと肺が炎症を起こし、肺がんのリスクが高まります。またPM2.5やベンゼンなどの大気中の有害物質を吸い込むことで、肺がんのリスクが高まる可能性があります。
加えて過去の肺疾患の既往歴や家族歴も、肺がんのリスクが高いといわれる要因です。ただし他の原因に比べると、その影響は少ないといわれています。
肺がんの診断方法
肺がんが疑われる場合は、確定診断のために複数のステップで検査が行われます。これらの検査を通して、がんの有無や種類、大きさ、場所、進行度合いなどを詳しく調べ、適切な治療方針を決定します。
定期検診などの早期発見のために行う検査や、何かしらの症状が見られる方の検査では、まず胸部X線検査を行うのが一般的です。胸部をX線で撮影し、肺に異常な影や腫瘤がないかを確認します。肺がんのリスクが高いと認められる方の場合は、胸部X線検査に加えて喀痰細胞診という、痰の検査も行います。リスクが高い方とは、50歳以上であり、喫煙指数(一日当たりの喫煙本数 × 喫煙年数の数字)が600を超える方です。
検査の結果で異常が見られた場合は、肺がんであるかやどのような種類のがんなのかを見極めるための精密検査が行われます。具体的には、胸部CT検査や気管支鏡検査、経皮的肺生検などです。これらの検査結果を総合的に判断し、がんの確定診断を行います。ここからは、それぞれの診断方法について解説します。
胸部CT検査
胸部CT検査は、胸部X線検査や喀痰細胞診の結果、異常が認められた場合に行われる検査です。胸部CT検査では、体にX線を当てて断面図を撮影し、画像を解析して肺がんの疑いがあるかどうかを確かめます。胸部X線検査と異なりさまざまな方向から撮影ができるので、死角が少なく、小さな肺がんでも見つけられるのが特徴です。
胸部CT検査によりがんが疑われたら、以下の気管支鏡検査や経皮的肺生検などが行われます。
気管支鏡検査
気管支鏡検査は、鼻や口から肺に向かい、直径数mmの内視鏡を挿入し、気管支内を観察しながら細胞や組織を採取する検査です。内視鏡を挿入する際は、局所麻酔をかける場合もあれば、全身麻酔をかける場合もあります。採取の方法は、ブラシで病変部位をこすり取る方法や、鉗子(かんし)という器具でつまみ取る方法などが一般的です。
気管支鏡検査を行う際は、気管支・肺からの出血や咳、息苦しさ、症状、発熱、気胸(肺から空気が漏れ出てしぼむ状態)などの合併症が起こるリスクがあります。生検を行うため、多少の出血は起こることが一般的です。ただし抗凝固薬や抗血小板薬などを服薬している患者さんは、出血量が多くなる場合があるため、検査前に医師に相談しましょう。
経皮的針生検
経皮的針生検は、針を体の表面から病変部に刺し、細胞や組織を採取する方法です。体の表面付近に病変部があり、気管支鏡が病変部に届かない場合などに行われます。
経皮的針生検には、気胸や喀血(咳をした際に血液が出る状態)などの合併症のリスクがあります。
肺がんのステージ
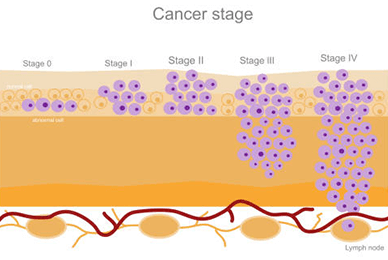
検査により肺がんであると認められたら、がんの治療方針を決定するためにステージ(がんの進行度合いを示す指標)を調べます。
肺がんのステージは、がんの大きさや広がり、リンパ節への転移の有無などによって分類します。ステージは一般的にⅠ期、Ⅱ期、Ⅲ期、Ⅳ期の4つに分けられ、数字が大きいほど進行度合いも大きいです。
このステージは、TNM分類という国際的な基準に基づき決定されます。ここからは、TNM分類について解説した後に、ステージⅠ~Ⅳについてそれぞれの特徴を示します。
TNM分類とは
TNM分類では、がんの進行度合いを以下の3つのカテゴリの組み合わせで表します。
- ●T(Tumor/トゥモール):
初めに発生したがんの大きさ・広がり - ●N(Node/ノード):
リンパ節への転移の有無・広がり - ●M(Metastasis/メタスタシス):
離れた場所にある臓器への転移の有無
それぞれのカテゴリは、状態によりいくつかの段階に分類されます。ここからは、3つのカテゴリの詳細を解説します。
T(Tumor/トゥモール)
Tは初めに発生したがん(原発がん)の大きさ・広がりを表すカテゴリです。がんの状態によりT1からT4に分けられ、T1とT2はさらに細かく分類されます。
基本的に分類の基準となるのは「充実成分」という、CT画像で見ると白っぽく濃く映る、がん内部の血管の形が分からない程度の高い吸収値を示す部分の大きさです。またその他にも、がんの及ぶ範囲や肺葉内の腫瘍結節の有無などによってもステージが分かれます。
なお原発がんの存在があるかどうかを判定できない場合はTX、原発がんが認められない場合はT0に分類されます。
N(Node/ノード)
Nはリンパ節への転移の有無・広がりを表すカテゴリです。N1からN3に分けられます。リンパ節への転移の評価が不可能な場合はNX、リンパ節への転移がない場合はN0とされます。
N1からN3の分類の基準は、転移のあるリンパ節の場所です。がんの存在する肺と同じ側であればN1もしくはN2、反対側であればN3となります。同じ側でも気管支周囲や肺門、肺内への転移であればN1、左右の肺の間にある縦隔や気管分岐下リンパ節に転移がある場合はN2に分類されます。
M(Metastasis/メタスタシス)
Mは離れた場所にある臓器への転移の有無を表すカテゴリです。転移がなければM0、あればM1となります。M1は転移が見つかった場所により、さらに1a・1b・1cの3つに分けられます。
各ステージの特徴
ここからは、ステージごとのがんの状態と、選択される療法を解説します。
ステージⅠ
ステージⅠは、がんが肺の内部にとどまっており、リンパ節転移がない状態です。早期のがんと判断され、症状は咳や痰が続く程度だといわれています。
非小細胞肺がんの場合は手術が第一選択となることが多く、場合によっては別の療法を併用することもあります。小細胞肺がんの場合は、手術に加え、抗がん剤の使用が選択されることが一般的です。
ステージⅡ
ステージⅡは、がんが大きくなったり同じ側の肺門リンパ節に転移したりしている状態です。症状は咳や痰の他、血痰が出たり胸の痛みが生じたりするケースがあります。
基本的にはステージⅠと同様に、手術を行うのが一般的です。ただしリンパ節に転移している場合や手術ができない場合は、放射線療法や抗がん剤を使用した薬物療法を採用します。
ステージIII
ステージIIIはがんがさらに大きくなり、肺の外側のリンパ節に転移したり、浸潤したりしている状態です。ステージⅡの症状に加え、転移した箇所の痛みや嗄声などが出るケースがあります。
転移のない場合は手術を行いますが、再発の可能性が高いといわれており、防止策は確立されていません。手術が不可能な場合は、薬物療法や放射線療法、免疫療法などを組み合わせて治療を行います。
ステージⅣ
ステージⅣは、がんが他の臓器に転移している状態です。症状はステージⅢのものに加え、呼吸困難や喘鳴などが現れることがあります。
多くの場合、手術により完治を目指すのは難しいです。そのため薬物療法や放射線療法、免疫療法などが行われます。患者さんの状態により、どの治療方法を選択するのかは異なります。
肺がんの3大治療方法とは
肺がんの主な治療方法は、手術療法や薬物療法、放射線療法です。この3つの治療方法を「標準治療」と呼び、現在の治療の主流となっています。これらは単独で用いることもあれば、複数を組み合わせて用いることもあります。
1.手術療法
手術療法とは、肉眼で確認が可能ながん細胞を手術で取り除く、肺がんの基本的な治療方法です。手術療法は、がんが転移しておらず特定の範囲にとどまる場合に採用されることが一般的です。ただし患者さんの心肺機能やがん以外の病気の状態によっては、手術による合併症のリスクが高まるため、手術以外の方法を取る場合があります。
一般的ながんの手術では「肺葉切除」が行われます。肺葉切除とは、がんのある肺葉を切除する手術です。切開を伴う直視下手術の他、近年では胸腔鏡を用いる鏡視下手術やロボット支援下手術など、体に負担の少ない手術方法も普及しています。
手術により、縫合部分の細菌感染や肺炎、肺塞栓などの合併症が起こる場合があります。
2.薬物療法
薬物療法は、抗がん剤などの薬を使ってがん細胞を攻撃する治療方法です。手術ができない場合や、再発・転移した場合に用いられることがあります。また手術療法や放射線療法と組み合わせて用いられることもあります。
薬物療法で用いられる薬はさまざまです。例えば以下の薬があります。
- ●細胞障害性抗がん剤:
細胞にダメージを与え、分裂や増殖を防ぐ - ●分子標的薬:
遺伝子変異を防ぎ、増殖を防ぐ - ●内分泌療法薬(ホルモン療法薬):
ホルモンの働きを抑え、増殖を防ぐ
薬物療法の副作用は、嘔吐や下痢、脱毛などの症状です。薬によって現れる症状は異なるため、副作用が気になる場合は医師に確認しましょう。
3.放射線療法
放射線療法は、その名の通り放射線を用いてがん細胞を破壊する治療方法です。手術と同じく、がんが特定の範囲にとどまる場合に採用されるものの、手術よりも体への負担が少ないといわれています。ステージにより、薬物療法と組み合わせて用いられることがあります。
放射線療法の副作用は、皮膚炎や食道炎、肺臓炎、倦怠感、食欲不振などです。
免疫療法について
3大治療方法に加え、近年では人の持つ免疫機能を生かす免疫療法が注目を集めています。免疫療法とは、患者さん自身の免疫力を高めてがん細胞を攻撃させる治療方法です。免疫療法は、免疫チェックポイント阻害薬を用いる方法と、免疫細胞治療の2つに分けられます。
免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、免疫細胞(T細胞)ががん細胞を攻撃する力を保てるようにする薬です。非小細胞肺がんに対して用いられ、ペムブロリズマブやニボルマブなどの種類があります。
免疫チェックポイント阻害薬は副作用として、ご自身の体を攻撃してしまう「自己免疫様反応」が起こる可能性がある点に注意が必要です。具体的な症状としては、間質性肺炎や大腸炎、皮膚障害などがあります。
免疫細胞治療
免疫細胞治療は、患者さんの免疫細胞を血液から採取し、細胞を増殖・活性化してから体内に戻す治療方法です。他の治療法と併用することも可能で、免疫細胞治療により全身の免疫力を高めることができます。そうすることで、治療全体の効果が上がると期待されています。そのうえ、再発予防の際にも用いられます。
また、免疫細胞治療は患者さん自身の細胞を用いるため、他の治療法に比べて副作用が少ないのも特徴です。ただし、軽い発熱が生じる場合があります。
肺がんのステージに応じて治療方法を選ぼう
肺がんは気管や気管支、肺胞にある細胞ががん化した病気であり、胸部X線検査や胸部CT検査、気管支鏡検査などのさまざまな検査を行い、がんかどうかを判断します。
肺がんの状態はがんの大きさや広がり、転移の状況などから、4つのステージに分けられます。それぞれのステージに応じ、適切な治療法を選びましょう。
瀬田クリニック東京では、最後にご紹介した免疫細胞治療を行っています。一人ひとりの状態に応じた個別化(オーダーメイド)医療を採用しており、検査結果に基づき適切な治療法をご提案します。ご自身に合う治療を受けたい方や、再発を予防したい方は、ぜひ、瀬田クリニック東京へご相談ください。


無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
関連性の高いコラム記事
-
5大がんとは?胃・大腸・肺・乳・肝がんの特徴と予防・早期発見のポイント
2026.03.06瀬田クリニック東京
-

聴器がん(耳がん)とは?原因や症状・治療法を解説
2026.02.27瀬田クリニック東京
-
血液検査でがんが分かる確率はどのくらい?現状と今後の展望を徹底解説
2026.02.06瀬田クリニック東京
-
直腸がんの原因とは?生活習慣・遺伝・その他のリスク要因を解説
2026.01.30瀬田クリニック東京
-

寝汗が続くのはがんのサイン?悪性リンパ腫との関係を詳しく解説
2026.01.23瀬田クリニック東京
-

がんのサインとしての肩の痛みとは?知っておきたい原因と治療法を解説
2026.01.16瀬田クリニック東京
-
がんの進行速度はがんの種類や年齢で違う?進行が早いがん・遅いがんの特徴と予後の目安を解説
2026.01.09瀬田クリニック東京
-
扁平上皮癌とは?発生部位ごとの特徴や症状・原因・治療法を紹介
2025.12.26瀬田クリニック東京
-

悪性新生物とは何か?がんとの違いや診断名の意味を解説
2025.12.19瀬田クリニック東京
-
胆管がんとは?症状や主なリスク要因、治療法を解説
2025.12.12瀬田クリニック東京
-
肝臓がんの初期症状は?早期発見のために押さえておくべきポイントを解説
2025.12.05瀬田クリニック東京
-
胃がん症状 初期に見逃しやすいサインから進行時の変化まで解説
2025.11.21瀬田クリニック東京
-

「かゆみ」はがんの初期症状?注意すべき症状や治療方法を紹介
2025.11.07瀬田クリニック東京
-
白血病の原因とは?リスク要因や症状、治療法を詳しく解説
2025.10.24瀬田クリニック東京
-
甲状腺がんの初期症状とは?がんの種類や発症原因、治療方法を解説
2025.10.17瀬田クリニック東京
-
咽頭がんとは?症状や原因、検査方法、治療方法を発生部位別に紹介
2025.10.10瀬田クリニック東京
-
多発性骨髄腫とは?症状から治療法、免疫細胞治療に関する情報まで徹底解説
2025.10.03瀬田クリニック東京
-

乳がん対策のポイントは正しく知ること!基礎知識から免疫細胞治療の実例まで徹底解説
2025.09.26瀬田クリニック東京
-
膵臓がんの特徴と注意点とは?症状からリスク要因、免疫細胞治療まで徹底解説
2025.09.19瀬田クリニック東京
-

前立腺がんとは?症状や原因、診断の流れ、進行度別の治療方法を解説
2025.09.12瀬田クリニック東京
-

放射線治療の副作用による下痢の症状とは?原因から対処法まで解説
2025.09.05瀬田クリニック東京
-
大腸がんとは?特有の症状や発症原因、早期発見のポイントを徹底解説
2025.08.29瀬田クリニック東京
-

子宮頸がんに初期症状はある?発症の原因や予防方法・治療法を解説
2025.08.22瀬田クリニック東京
-
がんが発生する仕組みとは?原因や予防方法、治療方法まで徹底解説!
2025.08.08瀬田クリニック東京
-
がんの痛みはなぜ起こるの?原因や治療方法、日常生活でできる緩和法を解説
2025.08.01瀬田クリニック東京
-

40代でがんにかかる確率は?罹患数の多いがんの種類や対応している検診、治療法を解説
2025.07.04瀬田クリニック東京
-

30代でがんにかかる確率は?兆候や予防線、治療法を解説
2025.06.27瀬田クリニック東京
-
肺がんとは?代表的な症状や種類にくわえ治療法までを解説
2025.06.13瀬田クリニック東京
-
がんの進行速度はどう決まる?要因や進行を抑える方法を解説
2025.05.30瀬田クリニック東京
-

肝臓がんによる痛みの原因は何?対処法と治療法を解説
2025.05.23瀬田クリニック東京
-

多段階発がんとは?がん発生の仕組みと予防方法を解説
2025.05.09瀬田クリニック東京
-

がんは遺伝するの?遺伝性腫瘍の種類やリスク、対策を解説
2025.05.02瀬田クリニック東京
-

がんでお腹が空かない理由と対策とは?食欲不振の対策も解説
2025.04.18瀬田クリニック東京
-

口唇がんの初期症状とは?原因やステージごとの進行度合い、代表的な治療法を解説
2025.04.04瀬田クリニック東京
-
がんは2年以内の再発率が高い?再発のメカニズムや治療法、再発リスクを軽減する予防策を解説
2025.03.28瀬田クリニック東京
-

舌がんの進行速度は?進行度合いや治療法、舌がんを予防するために心掛けたいことを解説
2025.03.14瀬田クリニック東京
-
食道がんとげっぷは関係がある?具体的な症状やステージ、治療方法を解説
2025.02.21瀬田クリニック東京
-
小葉がんとは?主な症状や診断方法、治療法を解説
2025.02.07瀬田クリニック東京
-

花咲き乳がんは潰瘍を形成した乳がん 症状や進行過程、治療方法を解説
2025.01.10瀬田クリニック東京
-
がんの前兆の可能性がある症状とは?部位別の初期症状や治療法も解説
2024.12.27瀬田クリニック東京
-
抗がん剤使用中に貧血になりやすいのはなぜ?要因や対処法を解説
2024.12.13瀬田クリニック東京
-
がんの標準治療とは科学的根拠に基づいた治療!メリット・デメリットやその他の治療法を解説
2024.11.29瀬田クリニック東京
-
がんによる腹水の原因や治療法は?免疫療法との併用治療も解説
2024.11.22瀬田クリニック東京
-

女性特有のがんで腰痛になる?主な種類や治療法を解説
2024.10.11瀬田クリニック東京
-
がんではない悪性腫瘍はある?悪性腫瘍の種類や良性腫瘍との違いなどを紹介
2024.10.4瀬田クリニック東京
-

小児がんになりやすい子どもの特徴は?小児がんの概要や発見のきっかけ、種類について解説
2024.9.20瀬田クリニック東京
-
スキルス胃がんになりやすい人の特徴は?原因や症状、治療方法も解説
2024.9.13瀬田クリニック東京
-

がんの手術療法の術後合併症とは?術後合併症の種類やリスクを軽減する方法を解説
2024.9.6瀬田クリニック東京
-
子宮頸がんが発覚するきっかけは?基礎知識やステージ、治療法なども解説
2024.8.23瀬田クリニック東京
-

骨肉腫の主な症状や進行、現在の治療法について解説
2024.8.16瀬田クリニック東京
-
化学療法と抗がん剤の違いとは?化学療法による治療内容や他の治療法との違いを解説
2024.8.2瀬田クリニック東京
-

骨のがんはどんな病気? 主な種類や症状、検査、治療法について分かりやすく解説
2024.7.26瀬田クリニック東京
-

現代のがん治療の最先端とは?先進医療の注意点などを解説
2024.7.19瀬田クリニック東京
-
重粒子線治療の特徴やメリット・デメリットについて解説
2024.6.28瀬田クリニック東京
-

化学療法とは? 特徴やメリット・デメリットを詳しく解説
2024.6.26瀬田クリニック東京
-

メラノーマ(悪性黒色腫)とは? 症状や治療方法を詳しく解説
2024.6.20瀬田クリニック東京
 CHINESE
CHINESE
 無料説明会
無料説明会 資料請求
資料請求