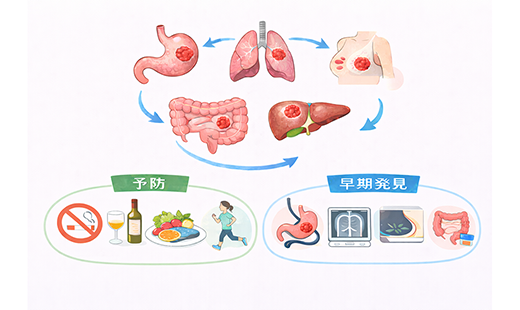
日本人の死亡原因の上位を占めるがんの中でも、特に罹患率・死亡率が高く、社会的な影響が大きい5つのがんをまとめて「5大がん」と呼びます。これらは早期発見と適切な治療により予後を大きく改善できる可能性がありますが、初期症状が乏しいため、気づかないまま進行してしまうケースも少なくありません。
本記事では、5大がんのそれぞれの特徴や発生要因、予防や早期発見のポイントを解説します。がん予防において日々の生活習慣や定期的な検診がいかに重要かを理解し、自分自身や家族の健康を守るための一歩として役立ててください。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
5大がんとは?
「5大がん」とは、日本において発症数が多く、国が重点的に対策を講じている5つのがん種のことです。対象となるのは胃がん・大腸がん・肺がん・乳がん・肝がんで、いずれも日常生活や医療体制に大きな影響を与える疾患として知られています。厚生労働省が策定する「がん対策基本計画」において、科学的根拠に基づいた検診の実施や予防の取り組みが推進されている点も特徴です。
また5大がんは進行するまで症状が出にくいケースもあることから、日常的なセルフケアや検診の活用が重視されています。いずれも予防や早期対応によって、治療の選択肢を広げやすいがん種といえます。こうした理由から、個人の健康管理においても「5大がん」について正しく理解し、必要な対策を講じることが重要です。
※参考:国立がん研究センターがん情報サービス.「がんの種類と統計」.
https://ganjoho.jp/reg_stat/statistics/stat/cancer/index.html
(参照2025-08-05)
※参考:厚生労働省.「厚労省が指針で検診を勧める5つのがん」.
https://www.gankenshin50.mhlw.go.jp/cancer/index.html
(参照2025-08-05)
※参考:厚生労働省.「がん対策推進基本計画」.
https://www.mhlw.go.jp/content/10900000/001522768.pdf
(参照2025-08-05)
胃がん
胃がんは、かつて日本で特に多く見られたがんの一つで、現在も一定数の発症が報告されています。高齢者に多く、男女ともに注意が必要ながん種です。
胃がんは胃の内側を覆う粘膜の細胞が変化して発生するもので、食事や感染症など複数の要因が関係しています。進行は比較的ゆるやかで、早期に見つけることができれば、内視鏡や手術などの治療の選択肢が広がるとされています。自覚症状が乏しいことが多いため、定期的な検診を受けることこそが、予防と早期発見のカギです。
※参考:国立がん研究センターがん情報サービス.「胃がん」.
https://ganjoho.jp/public/cancer/stomach/index.html
(参照2025-08-29)
※参考:国立がん研究センター中央病院.「胃がんについて」.
https://www.ncc.go.jp/jp/ncch/clinic/gastric_surgery/080/index.html
(参照2025-08-29)
※参考:がん対策推進 企業アクション「厚労省が指針で検診を勧める5つのがん 胃がん」.
https://www.gankenshin50.mhlw.go.jp/cancer/stomach.html
(参照2025-08-29)
種類と発生部位
胃がんは、組織の形態や発生部位によって分類されます。最も多いのは「腺がん」で、これは胃の粘膜にある腺組織から発生するがんです。中でもびまん性に広がる「スキルス胃がん」は進行が早く、比較的若年層にも発症する傾向があります。
胃がんの発症部位は胃の上部(噴門部)、中部(胃体部)、下部(幽門部)に分けられます。上部がんは食道との接合部に近いため、飲み込みづらさを感じることもあるでしょう。下部がんは胃出口付近の狭窄を起こしやすく、食後の吐き気や嘔吐につながることがあります。
主なリスク要因
胃がんの最大のリスク要因はピロリ菌(ヘリコバクター・ピロリ)感染です。感染が長期化すると胃粘膜が慢性的に炎症を起こし、がんの発生リスクが高まります。ピロリ菌は除菌治療により除去できますが、除菌後も発がんリスクはゼロにならないため注意が必要です。
その他、塩分の多い食事、加工肉や燻製食品の摂取、野菜や果物不足、喫煙などの生活習慣も発症リスクを高めます。
症状と検査方法
胃がんの初期は自覚症状がほとんどなく、進行するまで気づかないことが多いのが特徴です。進行とともに、胃の不快感や胸やけ、食欲不振、体重減少、貧血などの症状が現れます。さらに進むと吐血や黒色便、嚥下障害などが生じる場合もあります。
診断には胃カメラ(上部消化管内視鏡)やバリウムを用いたX線検査が使われるのが一般的です。特に胃カメラは、病変を直接観察できるだけでなく組織を採取して病理診断を行えるため、早期発見に有効です。定期的な検診で無症状の段階で発見することが、治療の成功率を高めます。
大腸がん
大腸がんも日本において発症数が最も多いがんの一つです。高齢化や食生活の欧米化に伴い、特に近年は増加傾向にあります。男女ともに罹患率が高く、消化器がんの中でも重要な位置を占めます。
※参考:国立がん研究センターがん情報サービス.「大腸がん(結腸がん・直腸がん)」.
https://ganjoho.jp/public/cancer/colon/index.html
(参照2025-08-29)
※参考:国立がん研究センター中央病院.「大腸がんとは」.
https://www.ncc.go.jp/jp/ncch/clinic/colorectal_surgery/140/index.html
(参照2025-08-29)
種類と発生部位
大腸がんの種類は「結腸がん」と「直腸がん」の2つです結腸がんは上行結腸、横行結腸、下行結腸、S状結腸に発生し、初期は症状が出にくい傾向があります。一方、直腸がんは肛門に近い部位に発生し、血便や便通異常などの症状が比較的早期から現れることがあります。
結腸がんは女性に多く、直腸がんは男性に多いです。また、右側結腸(盲腸や上行結腸)に発生するがんは進行するまで症状が出にくく、左側結腸や直腸に発生する場合は便の通過障害や出血が起こりやすいという特徴があります。
主なリスク要因
大腸がんは生活習慣と密接に関わるがんです。高脂肪・高カロリーの食事、野菜や食物繊維不足、運動不足、肥満はリスクを高めます。また過度な飲酒や喫煙も発症の原因となるでしょう。
さらに家族に大腸がんや腺腫の既往がある場合や、遺伝性大腸がん(家族性大腸腺腫症、リンチ症候群など)を持つ場合は、若年でも発症リスクが高くなります。
症状と検査方法
大腸がんの主な症状は、血便、便秘や下痢の繰り返し、便が細くなる、下腹部の張りや痛み、体重減少などです。初期は無症状のことも多く、症状が出たときにはすでに進行している場合があります。
検査には便潜血検査と大腸内視鏡が用いられます。便潜血検査は簡便で費用も低く、自治体検診でも広く実施されていますが、陽性の場合は精密検査として大腸内視鏡検査が必要です。大腸内視鏡では腫瘍やポリープを直接観察でき、その場で組織を採取して病理検査を行えます。
早期に発見された場合は、内視鏡下でのポリープ切除や早期がんの切除も可能です。無症状でも40歳を過ぎたら定期的な便潜血検査を受け、必要に応じて大腸内視鏡で精密検査を行うことが早期発見につながります。
肺がん
肺がんは日本人のがんによる死亡原因の第1位であり、特に男性での死亡率が高いがんです。喫煙が最大の危険因子ですが、非喫煙者にも発症例があり、特に女性や高齢者の非喫煙者で増加傾向が報告されています。
※参考:国立がん研究センターがん情報サービス.「肺がん」.
https://ganjoho.jp/public/cancer/lung/index.html
(参照2025-08-29)
※参考:国立がん研究センター中央病院.「肺がんについて」.
https://www.ncc.go.jp/jp/ncce/clinic/thoracic_surgery/060/010/index.html
(参照2025-08-29)
種類と発生部位
肺がんは大きく「非小細胞肺がん」と「小細胞肺がん」に分類されます。非小細胞肺がんは全体の約8割を占め、比較的進行がゆるやかで、外科的切除の対象となることも多いです。一方、小細胞肺がんは進行が速く早期から全身に転移しやすいため、化学療法や放射線治療が主な治療法となります。
発生部位によっても特徴が異なり、肺の中央部(中枢型)は咳や血痰などの症状が出やすく、肺の末梢部(末梢型)は自覚症状が少ないまま進行することがあります。
主なリスク要因
喫煙は肺がんの最大のリスク要因であり、長期喫煙者ほど発症リスクが高いです。受動喫煙も発症に関与するとされ、非喫煙者であっても注意が必要です。
その他の要因として、大気汚染、アスベストなど有害物質の吸入、職業性粉じんの暴露が挙げられます。予防には禁煙や受動喫煙の回避、職場や生活環境の改善が重要です。
症状と検査方法
肺がんの症状には、長引く咳、血痰、息切れ、胸の痛み、肩や背中の痛みなどがあります。進行すると声のかすれや顔のむくみ、全身の倦怠感なども現れることがあります。
診断には胸部X線やCT検査が用いられるのが一般的です。胸部X線は比較的容易に行える検査ですが、小さな病変の発見には限界があります。CT検査はより詳細な画像が得られ、早期の小さながんや転移の有無を確認するのに有効です。これらの検査を組み合わせ、早期の段階で発見することが予後改善につながります。
乳がん
乳がんは、乳腺の細胞が変化して発生するがんで、日本では女性に特に多く見られるがんの一つです。40代から50代の女性に多く発症しますが、20〜30代での発症例もあり、若年層にとっても無関係ではありません。また乳がんは女性特有の疾患と思われがちですが、まれに男性にも発症することがあります。
乳がんは早い段階で発見できれば、治療方法の選択肢が多く、日常生活への影響も抑えやすくなります。
※参考:国立がん研究センターがん情報サービス.「乳がん」.
https://ganjoho.jp/public/cancer/breast/index.html
(参照2025-08-29)
※参考:国立がん研究センター中央病院.「乳腺外科」.
https://www.ncc.go.jp/jp/ncce/clinic/breast_surgery/050/051/index.html
(参照2025-08-29)
※参考:MSD Oncology.「乳がんの基礎知識」.
https://www.msdoncology.jp/breast-cancer/about/
(参照2025-08-29)
種類と発生部位
乳がんは「非浸潤がん」と「浸潤がん」に分けて考えられることが多いです。非浸潤がんは、がん細胞が乳管や小葉といった乳腺の内部にとどまり、周囲の組織に広がっていない状態です。この段階で発見できれば予後は良好なケースが多いでしょう。
一方、浸潤がんはがん細胞が乳管や小葉の外に浸み出して広がり、リンパ節や血液を介して転移する可能性があります。
発症部位としては乳管から発生する乳管がんが大多数を占め、小葉から発生する小葉がんは比較的少数です。
主なリスク要因
女性ホルモンの一種であるエストロゲンは、乳腺細胞の増殖を促す作用があり、長期間高濃度にさらされることで乳がんのリスクが高まります。初潮年齢が早い、閉経年齢が遅い、出産経験がない、授乳経験がないといった条件はリスク増加要因です。
また家族に乳がんや卵巣がんの既往がある場合や、遺伝子変異(BRCA1/2)を保有している場合は、若年でも発症リスクが高まります。こうした場合は、若いうちから定期的な検診や医師による経過観察が推奨されます。
症状と検査方法
乳がんの主な症状は、乳房のしこり、乳頭からの血性分泌、乳頭や乳輪の陥没、皮膚のくぼみや赤みなどです。初期は痛みを伴わないことが多く、気づかずに進行する場合があります。入浴時や着替えの際などに変化に気づくことが多いため、日ごろから意識して観察することが大切です。
自己検診は月1回、月経終了後1週間前後に行うのが理想です。鏡の前で乳房の形や皮膚の変化を確認し、手でしこりの有無を触診します。
医療機関での検査にはマンモグラフィ(X線撮影)や超音波検査(エコー)があり、年齢やリスクに応じた組み合わせで受けることが大切です。一般的に40歳以上の女性は2年に1回のマンモグラフィ検診が推奨されていますが、高リスク群はより頻回の検査が望まれます。
肝がん
肝がんは、肝臓に発生するがんで、特に慢性的な肝疾患を背景に発症することが多いです。肝臓は沈黙の臓器とも呼ばれ、病気が進行しても症状が現れにくいため、発見が遅れることがあります。
日本ではB型肝炎やC型肝炎ウイルスの感染歴がある人に多く見られ、長期にわたる炎症や肝硬変を経てがんに進展することがあります。そのため感染が判明している方は、定期的な検査を受けることが重要です。
※参考:国立がん研究センターがん情報サービス.「肝臓がん(肝細胞がん)」.
https://ganjoho.jp/public/cancer/liver/index.html
(参照2025-08-29)
※参考:がん研有明病院.「肝臓がん」.
https://www.jfcr.or.jp/hospital/cancer/type/liver_i/index.html
(参照2025-08-29)
※参考:国立がん研究センター東病院.「肝細胞がん」..
https://www.ncc.go.jp/jp/ncce/clinic/hepatobiliary_oncology/liver/index.html
(参照2025-08-29)
種類と発生部位
肝がんは、大きく「原発性肝がん」と「転移性肝がん」に分類されます。
原発性肝がんは肝臓そのものから発生し、代表的なものに「肝細胞がん」と「肝内胆管がん」があります。特に肝細胞がんは慢性肝疾患を背景に発症することが多く、日本では原発性肝がんの大部分を占めているがんです。
一方、転移性肝がんは他の臓器(大腸・胃・膵臓・肺など)で発生したがんが肝臓に転移したもので、日本においても頻繁に見られます。肝臓は血流が豊富で、他部位のがんが転移しやすい臓器です。
主なリスク要因
肝がんの主なリスク要因は、先述の通りB型肝炎ウイルスとC型肝炎ウイルスへの感染です。これらの感染は慢性的な肝炎を引き起こし、長期間にわたる炎症により肝硬変、さらには肝がんへと進行します。
その他の要因として、長期的な過剰飲酒によるアルコール性肝障害、肥満や糖尿病と関連する非アルコール性脂肪肝炎(NASH)が挙げられます。生活習慣の改善やウイルス感染の早期治療は、発症リスクを低減する上で重要です。
症状と検査方法
肝がんは初期症状がほとんどなく、進行すると腹部の張りやしこり、黄疸、全身の倦怠感、体重減少などが現れます。症状が出たときには進行していることが多いため、特に高リスク群では定期的な検査が不可欠です。
高リスク群(B型・C型肝炎患者、肝硬変患者など)には、半年ごとの腹部超音波検査(エコー)や血液検査による腫瘍マーカー(AFP、PIVKA-IIなど)の測定が推奨されています。
また精密検査にはCTやMRIも用いて、病変の位置や進行度を詳しく評価するのが一般的です。
共通の予防法と生活習慣改善
5大がんの発症には、遺伝的要因だけでなく、日々の生活習慣が大きく影響しています。国立がん研究センターによると、がんのリスクは科学的に証明された生活改善によって一定程度下げられると報告されています。
中でも、以下の5つの生活習慣が重要です。
- ● 禁煙:たばこは多くのがんに関与しており、特に肺がん、咽頭がん、膀胱がんのリスクを高めます。たばこを吸わないこと、受動喫煙を避けることが重要です
- ● 節酒:アルコールは口腔・咽頭・食道・肝臓・乳房のがんと関連しており、飲酒量が増えるほどリスクも上昇します。飲酒を控えるか、できるだけ少なくすることが推奨されます
- ● バランスの取れた食事:野菜や果物、食物繊維を多く取り入れ、塩分・加工肉・高脂肪食品は控えめにします。肥満や高血糖もがんリスクを高める要因となるため、栄養管理が重要です
- ● 適度な運動と体重管理:運動習慣は、大腸がんや乳がんの予防効果があるとされ、1日30分程度の身体活動を継続することが望ましいとされています。肥満を防ぎ、適正体重を維持することががんの発症予防に寄与します
- ● 感染症対策:B型・C型肝炎ウイルスやピロリ菌、ヒトパピローマウイルス(HPV)などの感染症は、特定のがんの発症リスクを高めます。ワクチン接種や早期の治療、定期検査が予防に有効です
これらの予防法は、エビデンスに基づいて推奨されており、特に喫煙と飲酒の抑制、運動・食生活の見直しは幅広いがんの予防に有効とされています。日常生活でできる対策を少しずつ取り入れ、継続することが大切です。
※参考:国立がん研究センターがん情報サービス.「科学的根拠に基づくがん予防」.
https://ganjoho.jp/public/pre_scr/cause_prevention/evidence_based.html
(参照2025-08-29)
※参考:品川区がん情報Web.「5つの健康習慣の実践によるがんの予防」.
https://shinagawa-ganweb.jp/article/2021122400057/
(参照2025-08-29)
早期発見のための検診制度
がんは、症状が出たときには進行している場合が少なくありません。そのため、無症状の段階でがんを発見できる「検診」は極めて重要です。
日本では、国や自治体が胃がん・大腸がん・肺がん・乳がん・子宮頸がんの5つを中心に、がん検診を推奨しています。これらの検診は住民検診や職場健診で受けられる他、一部は自己負担を抑えて受診可能です。
例えば胃がん検診は内視鏡やX線、大腸がん検診は便潜血検査、肺がん検診は胸部X線と喀痰検査、乳がん検診はマンモグラフィや超音波が用いられます。
推奨年齢や頻度はがん種ごとに異なりますが、一般的には40歳以上を対象に2年に1回が目安です。無症状でも定期的に受け続けることで、早期発見の確率が高まり、治療選択肢や予後に大きな差が生まれます。
※参考:参考:国立がん研究センターがん情報サービス.「がん検診」.
https://ganjoho.jp/public/pre_scr/screening/index.html
(参照2025-08-05)
※参考:厚生労働省.「がん検診」.
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000059490.html
(参照2025-08-05)
まとめ
胃がん・大腸がん・肺がん・乳がん・肝がんは、日本人のがんによる死亡の大半を占める「5大がん」です。それぞれ発症部位や進行の仕方、リスク要因は異なりますが、共通して生活習慣の改善と定期的な検診が予防と早期発見のカギとなります。
日常生活では、栄養バランスの取れた食事、適度な運動、禁煙、節酒を意識しましょう。そして、無症状のうちから定期的な検診を受けることで、治療の成功率と生存率を高められます。
瀬田クリニック東京では、患者さん自身の免疫細胞を活用した「免疫細胞治療」に取り組んでいます。がんの再発防止や、標準治療と併せて行える治療をご希望の方は、ぜひお気軽にご相談ください。
関連性の高いコラム記事
-
5大がんとは?胃・大腸・肺・乳・肝がんの特徴と予防・早期発見のポイント
2026.03.06瀬田クリニック東京
-

聴器がん(耳がん)とは?原因や症状・治療法を解説
2026.02.27瀬田クリニック東京
-
血液検査でがんが分かる確率はどのくらい?現状と今後の展望を徹底解説
2026.02.06瀬田クリニック東京
-
直腸がんの原因とは?生活習慣・遺伝・その他のリスク要因を解説
2026.01.30瀬田クリニック東京
-

寝汗が続くのはがんのサイン?悪性リンパ腫との関係を詳しく解説
2026.01.23瀬田クリニック東京
-

がんのサインとしての肩の痛みとは?知っておきたい原因と治療法を解説
2026.01.16瀬田クリニック東京
-
がんの進行速度はがんの種類や年齢で違う?進行が早いがん・遅いがんの特徴と予後の目安を解説
2026.01.09瀬田クリニック東京
-
扁平上皮癌とは?発生部位ごとの特徴や症状・原因・治療法を紹介
2025.12.26瀬田クリニック東京
-

悪性新生物とは何か?がんとの違いや診断名の意味を解説
2025.12.19瀬田クリニック東京
-
胆管がんとは?症状や主なリスク要因、治療法を解説
2025.12.12瀬田クリニック東京
-
肝臓がんの初期症状は?早期発見のために押さえておくべきポイントを解説
2025.12.05瀬田クリニック東京
-
胃がん症状 初期に見逃しやすいサインから進行時の変化まで解説
2025.11.21瀬田クリニック東京
-

「かゆみ」はがんの初期症状?注意すべき症状や治療方法を紹介
2025.11.07瀬田クリニック東京
-
白血病の原因とは?リスク要因や症状、治療法を詳しく解説
2025.10.24瀬田クリニック東京
-
甲状腺がんの初期症状とは?がんの種類や発症原因、治療方法を解説
2025.10.17瀬田クリニック東京
-
咽頭がんとは?症状や原因、検査方法、治療方法を発生部位別に紹介
2025.10.10瀬田クリニック東京
-
多発性骨髄腫とは?症状から治療法、免疫細胞治療に関する情報まで徹底解説
2025.10.03瀬田クリニック東京
-

乳がん対策のポイントは正しく知ること!基礎知識から免疫細胞治療の実例まで徹底解説
2025.09.26瀬田クリニック東京
-
膵臓がんの特徴と注意点とは?症状からリスク要因、免疫細胞治療まで徹底解説
2025.09.19瀬田クリニック東京
-

前立腺がんとは?症状や原因、診断の流れ、進行度別の治療方法を解説
2025.09.12瀬田クリニック東京
-

放射線治療の副作用による下痢の症状とは?原因から対処法まで解説
2025.09.05瀬田クリニック東京
-
大腸がんとは?特有の症状や発症原因、早期発見のポイントを徹底解説
2025.08.29瀬田クリニック東京
-

子宮頸がんに初期症状はある?発症の原因や予防方法・治療法を解説
2025.08.22瀬田クリニック東京
-
がんが発生する仕組みとは?原因や予防方法、治療方法まで徹底解説!
2025.08.08瀬田クリニック東京
-
がんの痛みはなぜ起こるの?原因や治療方法、日常生活でできる緩和法を解説
2025.08.01瀬田クリニック東京
-

40代でがんにかかる確率は?罹患数の多いがんの種類や対応している検診、治療法を解説
2025.07.04瀬田クリニック東京
-

30代でがんにかかる確率は?兆候や予防線、治療法を解説
2025.06.27瀬田クリニック東京
-
肺がんとは?代表的な症状や種類にくわえ治療法までを解説
2025.06.13瀬田クリニック東京
-
がんの進行速度はどう決まる?要因や進行を抑える方法を解説
2025.05.30瀬田クリニック東京
-

肝臓がんによる痛みの原因は何?対処法と治療法を解説
2025.05.23瀬田クリニック東京
-

多段階発がんとは?がん発生の仕組みと予防方法を解説
2025.05.09瀬田クリニック東京
-

がんは遺伝するの?遺伝性腫瘍の種類やリスク、対策を解説
2025.05.02瀬田クリニック東京
-

がんでお腹が空かない理由と対策とは?食欲不振の対策も解説
2025.04.18瀬田クリニック東京
-

口唇がんの初期症状とは?原因やステージごとの進行度合い、代表的な治療法を解説
2025.04.04瀬田クリニック東京
-
がんは2年以内の再発率が高い?再発のメカニズムや治療法、再発リスクを軽減する予防策を解説
2025.03.28瀬田クリニック東京
-

舌がんの進行速度は?進行度合いや治療法、舌がんを予防するために心掛けたいことを解説
2025.03.14瀬田クリニック東京
-
食道がんとげっぷは関係がある?具体的な症状やステージ、治療方法を解説
2025.02.21瀬田クリニック東京
-
小葉がんとは?主な症状や診断方法、治療法を解説
2025.02.07瀬田クリニック東京
-

花咲き乳がんは潰瘍を形成した乳がん 症状や進行過程、治療方法を解説
2025.01.10瀬田クリニック東京
-
がんの前兆の可能性がある症状とは?部位別の初期症状や治療法も解説
2024.12.27瀬田クリニック東京
-
抗がん剤使用中に貧血になりやすいのはなぜ?要因や対処法を解説
2024.12.13瀬田クリニック東京
-
がんの標準治療とは科学的根拠に基づいた治療!メリット・デメリットやその他の治療法を解説
2024.11.29瀬田クリニック東京
-
がんによる腹水の原因や治療法は?免疫療法との併用治療も解説
2024.11.22瀬田クリニック東京
-

女性特有のがんで腰痛になる?主な種類や治療法を解説
2024.10.11瀬田クリニック東京
-
がんではない悪性腫瘍はある?悪性腫瘍の種類や良性腫瘍との違いなどを紹介
2024.10.4瀬田クリニック東京
-

小児がんになりやすい子どもの特徴は?小児がんの概要や発見のきっかけ、種類について解説
2024.9.20瀬田クリニック東京
-
スキルス胃がんになりやすい人の特徴は?原因や症状、治療方法も解説
2024.9.13瀬田クリニック東京
-

がんの手術療法の術後合併症とは?術後合併症の種類やリスクを軽減する方法を解説
2024.9.6瀬田クリニック東京
-
子宮頸がんが発覚するきっかけは?基礎知識やステージ、治療法なども解説
2024.8.23瀬田クリニック東京
-

骨肉腫の主な症状や進行、現在の治療法について解説
2024.8.16瀬田クリニック東京
-
化学療法と抗がん剤の違いとは?化学療法による治療内容や他の治療法との違いを解説
2024.8.2瀬田クリニック東京
-

骨のがんはどんな病気? 主な種類や症状、検査、治療法について分かりやすく解説
2024.7.26瀬田クリニック東京
-

現代のがん治療の最先端とは?先進医療の注意点などを解説
2024.7.19瀬田クリニック東京
-
重粒子線治療の特徴やメリット・デメリットについて解説
2024.6.28瀬田クリニック東京
-

化学療法とは? 特徴やメリット・デメリットを詳しく解説
2024.6.26瀬田クリニック東京
-

メラノーマ(悪性黒色腫)とは? 症状や治療方法を詳しく解説
2024.6.20瀬田クリニック東京
 CHINESE
CHINESE
 無料説明会
無料説明会 資料請求
資料請求