「多発性骨髄腫」は、60代以上の方に多く見られる、血液のがんの一種です。
多発性骨髄腫の症状は個人差が多く、多岐にわたります。また診断には血液検査や骨髄検査など、複数の検査が必要です。耳慣れない病気ではありますが、正しい知識を身に付けるに越したことはありません。
本記事では多発性骨髄腫の原因と症状、検査方法と治療法、免疫細胞治療の可能性を解説しました。
無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
多発性骨髄腫とは
多発性骨髄腫とは「形質細胞」と呼ばれる細胞が骨髄の中で変異し、がん化する病気です(※)。がん化した形質細胞は「骨髄腫細胞」と呼ばれるようになります。
正常な形質細胞には、抗体(病原体などの異物を攻撃する物質)を作り出して体を守る大切な役割があります。しかし、骨髄腫細胞が作る抗体には異物を攻撃する能力がありません。この抗体を「Mタンパク」といい、抗体としての役割を果たさず、さまざまな悪影響まで及ぼします。
また骨髄は血液細胞(赤血球、白血球、血小板など)が作られる場所です。体には血液細胞の適正量を保つ仕組みがあり、特定の細胞が増え過ぎたり、足りなくなったりしないようコントロールしています。
がん化した骨髄腫細胞は骨髄の中で異常に増殖して、血液細胞が作られるのを邪魔してしまいます。これは「造血機能抑制」と呼ばれる現象です。造血機能抑制は赤血球不足による貧血、白血球不足による感染症、血小板の現象に伴う出血などを引き起こします。
多発性骨髄腫の主な症状と進行に伴う変化
多発性骨髄腫の症状には個人差があり、複数の症状が現れる患者さんもいれば、全く自覚症状がない方もいます。無症状の場合は、健康診断などの血液検査で病気が判明するケースが多いです。
体の中に骨髄腫細胞が増えると、破骨細胞(骨を壊す細胞)が活性化し、骨の破壊が進むことがあります。骨の破壊と造血機能抑制、骨髄腫細胞が作るMタンパクは、多発性骨髄腫の症状を引き起こす大きな要因です。
多発性骨髄腫の進行による体の変化と、それに伴う主な症状を以下にまとめました。
| 進行に伴う変化 | 現れる主な症状 | |
|---|---|---|
| 貧血 | 造血機能抑制に伴って、赤血球や血小板が減少する | 息切れ、動悸、めまい、出血、あざ、倦怠感、発熱など |
| 骨症状 | 破骨細胞の活性化により骨がもろくなる | 腰痛、骨折など |
| 高カルシウム血症 | 活性化した破骨細胞が骨を壊し、骨のカルシウムが血液に溶け出す | 脱水症状、吐き気、食欲不振、めまい、頭痛、喉の渇き、便秘、メンタルの症状 |
| 腎不全 | 増加したMタンパクが腎臓のろ過機能を妨げる | むくみ、吐き気、息切れなど |
| 過粘度症候群 | Mタンパクが増加して血液が粘り、固まったり詰まったりしやすくなる | 出血、頭痛、しびれ、めまい、神経障害、目の症状など |
| アミロイドーシス | Mタンパクがアミロイド(水に溶けない異常なタンパク質)になり、臓器に付着する | 臓器の機能低下、手のしびれ、痛み、めまいなど |
| その他 | 造血機能抑制、Mタンパク、破骨細胞の活性化が体に悪影響を及ぼす | 腎結石、感染症、体のまひ、不整脈、下痢、腹痛など |
多発性骨髄腫が発症する主な原因と病気の仕組み
多発性骨髄腫は、がんの患者さんの約1%、血液のがんでは約10%に当たります。日本人10万人に対し、約6人の割合で発症している病気です(※)。
本項では、多発性骨髄腫の原因と、病気の仕組みを解説します。
※参考:国立研究開発法人 国立がん研究センター.「多発性骨髄腫の原因・症状について」.
https://www.ncc.go.jp/jp/information/knowledge/multiplemyeloma/001/index.html ,(参照2025-03-25).
多発性骨髄腫の原因
多発性骨髄腫のはっきりとした原因は、まだ解明されていません。骨髄腫細胞には遺伝子異常や染色体異常が見られますが、遺伝によるものではないとされています。
年代別では、50代から患者数が増える特徴があり、診断を受ける人の多くが70歳以上です。ただし、まれに30代から40代で発症することもあります(※)。
※参考:産業医科大学病院.「多発性骨髄腫」.
https://www.uoeh-u.ac.jp/hospital/gaiyo/bumon/gancenter/sinryo/kotuzui.html ,(参照2025-03-25).
多発性骨髄腫の仕組み
人間には、体内に侵入した病原体や変異したがん細胞を攻撃・排除する「免疫システム」が備わっています。免疫システムの中で抗体を作る役割に関わっているのが「B細胞」です(※)。
B細胞は病原体などの異物を見つけると、形質細胞になり、攻撃の武器となる抗体を作ります。そのため、人間にとって正常な形質細胞は、体を守ってくれる必要不可欠な存在といえるでしょう。
しかし、形質細胞ががん化してしまうと「形質細胞腫瘍」の原因になります。形質細胞腫瘍とは、形質細胞ががん化して起こる病気の総称で、多発性骨髄腫は形質細胞腫瘍で特に多い病気です。なお形質細胞腫瘍には多発性骨髄腫の他に、形質細胞腫やマクログロブリン血症などの病気があります。
| 状態 | 増殖の制限 | 作り出す抗体の性質 | |
|---|---|---|---|
| B細胞→形質細胞 | 正常 | 過剰な増殖はしない | 異物を排除する |
| B細胞→形質細胞→骨髄腫細胞 | がん化 | 無秩序に増殖する | Mタンパクを産生し、 体に悪影響を及ぼす |
※B細胞(Bリンパ球)とは、骨髄でつくられる免疫細胞の一種で、抗原と呼ばれる異物に反応して抗体を産生する役割を持った細胞です。
成熟すると形質細胞に分化し、体内に侵入した病原体を排除する仕組みを担っています。
多発性骨髄腫の検査方法と診断基準について
多発性骨髄腫は、単一の検査では判断が難しい病気です。異なる検査を組み合わせ、さまざまな側面から情報を総合的に判断して、診断と病状の把握をします。
本項では、各検査の概要と多発性骨髄腫の診断基準を解説します。
多発性骨髄腫の検査方法
多発性骨髄腫の診断には、以下のような検査を行います。
- ●血液検査
- ●尿検査
- ●骨髄検査
- ●画像検査
血液検査
血液検査は、患者さんから採取した血液の成分を調べる検査です。
| 検査項目 | 分かること |
|---|---|
| 赤血球、白血球、血小板 | 造血機能(血液を作る機能)の状態 |
| タンパク質 | 病気の進行度 |
| カルシウム、クレアチニン | 骨の状態、腎臓の状態 |
| Mタンパクの有無、量や形 | 病気の状態 |
尿検査
尿検査は、患者さんの尿を採取し、成分を調べます。24時間に排出される尿を採取してMタンパクの含有量を調べる全尿検査が行われる場合もあります。
| 検査項目 | 分かること |
|---|---|
| ベンスジョーンズタンパク (Mタンパクの一種) |
多発性骨髄腫の患者さんの 約半数に見られるMタンパクの有無 |
| クレアチニン | 腎臓の状態 |
骨髄検査
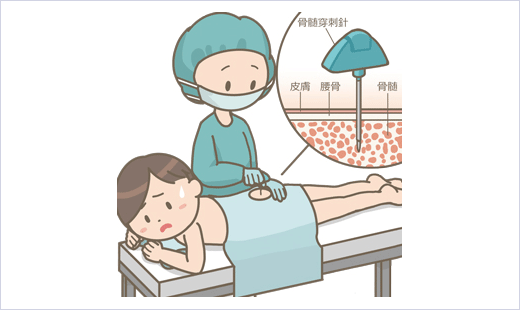
骨髄検査では、患者さんの骨髄液を採取して、骨髄腫細胞を直接調べます。多発性骨髄腫の診断に欠かせない、重要な検査です。
骨髄液の採取方法には、腰の骨から注射器で吸引する「骨髄穿刺」、特殊な太い針を使う「骨髄生検」があります。どちらも採取時には局所麻酔を用いるのが一般的です。
| 検査項目 | 分かること |
|---|---|
| 骨髄腫細胞の性質 | 骨髄腫細胞の種類や悪性度 |
| 骨腫瘍細胞の染色体異常 | 病気の悪性度など |
| 骨髄腫細胞表面のマーカー | 腫瘍の存在や特徴 |
画像診断
画像診断にはX線、CT、MRIの他に、試薬を使うPET検査などがあります。
| 検査項目 | 分かること |
|---|---|
| X線(全身骨X線検査) | 全身の骨の状態や病的な骨折の有無 |
| CT(コンピュータ断層撮影) MRI(磁気共鳴画像検査) |
部分的な骨の状態 骨腫瘍細胞の広がり |
| PET(陽電子放出断層撮影) | がんの位置や他の臓器への転移 |
多発性骨髄腫の判断基準
多発性骨髄腫の判断には「SLiM-CRAB」と呼ばれる、2種類を組み合わせた基準が用いられています。
SLiM
- ●骨髄の中に形質細胞が60%以上存在する
- ●「軽鎖」と呼ばれる2種類の物質のうち、一方がもう一方の100倍以上に増えている
- ●MRI検査で、5mm以上の骨の異常が2カ所以上確認できる
いずれか一つの基準を満たせば、無症状の場合でも治療開始が推奨されます。
CRAB
- ●骨髄の中に同じ異常を持つ形質細胞が10%以上あるか、体の中で塊になっている
- ●CRAB症状(高カルシウム血症、腎障害、貧血、骨の病変)がある
双方の基準を満たしている場合、多発性骨髄腫と診断される可能性があります。
多発性骨髄腫の治療法
多発性骨髄腫の主な治療法には「自家造血幹細胞移植」と「化学療法」の2つがあります。造血幹細胞とは、血液細胞を作れる細胞です。
自家造血幹細胞移植(以下:自家移植)は、患者さんの造血幹細胞をあらかじめ保存して、前処置をして移植する治療です。一方の化学療法は、抗がん剤などの薬剤を投与する治療をいいます。
自家移植の条件
自家移植は、どの患者さんでも可能なわけではありません。次の条件を満たす場合に適応されます。
- ●65歳未満
- ●肝臓や腎臓に障害がない
- ●心肺機能に問題がない
- ●重い感染症にかかっていない
- ●移植を拒否していない
自家移植は数カ月間の入院が必要な治療法であり、時として重い合併症が起こる可能性もあるため、実施には慎重な判断が求められます。
自家移植の流れ
自家移植の流れは以下の通りです。
- 寛解導入療法:
複数の薬を組み合わせた化学療法を行う - 自家造血幹細胞採取:
患者さん自身の造血幹細胞を採取・保存する - 移植前処置:
大量化学療法(薬剤の量を増やした化学療法)や全身放射線治療を行う - 自家造血幹細胞移植:
造血幹細胞を含んだ細胞液を点滴で注入する
自家移植を行わない場合
自家移植の条件に当てはまらない患者さんや、移植を希望しない方の主な治療方法は、複数の薬剤を併用した化学療法です。
局所的には、腫瘍を小さくしたり痛みを和らげたりするための放射線治療を用いる場合もあります。合併症の症状が重いケースでは、症状を抑えるための治療が優先されます。
多発性骨髄腫治療における免疫細胞治療の可能性
免疫細胞治療は、標準治療(手術、化学療法、放射線治療)に続く、第4の治療法とも呼ばれています。薬剤ではなく、患者さん自身の体にある免疫細胞(がん細胞などの異物と戦う細胞)を用いる治療法です。
現在、免疫細胞治療は一部を除くほぼ全てのがんに対して、改善の可能性が認められています。本項では、多発性骨髄腫治療における免疫細胞治療の可能性を解説します。
免疫細胞治療とは
免疫細胞治療は、血液を採取して免疫細胞を取り出し、がん細胞を効率的に攻撃・破壊できるよう加工を施した後、培養して再び体内に戻す治療法です。
多発性骨髄腫に用いられる化学療法は、人工的にがん細胞を攻撃するため、副作用が現れやすいデメリットがあります。一方で免疫細胞治療は、元々人間の体に備わっている免疫細胞を用いるため、化学療法に比べて副作用が現れにくいです。
多発性骨髄腫に効果が期待できる免疫細胞治療
多発性骨髄腫では「CAR-T細胞療法」という免疫細胞治療が行われる場合があります。
CAR-T細胞療法は、免疫細胞の一種である「T細胞」を取り出し、CAR-Tと呼ばれる細胞に加工して体に戻す治療法です。CAR-T細胞は、骨髄腫細胞の表面に現れる目印(抗原)を認識すると、活性化して強力な攻撃を行います。
2021年に行われた臨床試験では、既存の治療が難しい多発性骨髄腫の患者さんに対して、CAR-T療法の一定の効果が認められました。
日本におけるCAR-T療法は、2019年に始まっています。しかし、当時は急性リンパ性白血病やびまん性大細胞型B細胞リンパ腫など、一部の血液のがんにのみ用いられていました。多発性骨髄腫が対象になったのは、2022年に入ってからです。
2024年には、多発性骨髄腫に対する新しい免疫細胞治療として「二重特異性抗体」が承認されました。多発性骨髄腫を対象とした免疫細胞治療は、まだ始まったばかりだといえるでしょう。
CAR-T療法は、条件によって保険治療の対象になる可能性があります。基本的に、対象になるのは抗がん剤が効かなかったり、一定の効果はあったものの再発してしまったり、といった患者さんです。適応条件は細かく定められているため、対象になるかどうか主治医に確認しておきましょう。
このように、多発性骨髄腫に対する免疫細胞治療は、治療法の選択肢や適応が年々広がっています。
瀬田クリニック東京の免疫細胞治療を実施・連携している医療機関については、以下のページで紹介しています。
治療を検討する際の医療機関選びの参考として、ご確認ください。
まとめ:多発性骨髄腫と免疫細胞治療―一人ひとりに合った治療を目指して
今回の記事では、多発性骨髄腫の症状から検査方法、免疫細胞治療の可能性について解説しました。
多発性骨髄腫は、患者さん一人ひとりの個人差が非常に大きい病気です。まったく無症状の人も、重い合併症が現れる人もいます。そのため、将来的に多発性骨髄腫の免疫細胞治療が広がった際は、患者さんそれぞれの症状に合わせた治療が求められるようになるのかもしれません。
瀬田クリニック東京では、患者さんの免疫機能やがん細胞の特性に合わせた「個別化がん免疫治療」を行っています。これはがん細胞の遺伝子を解析し、遺伝子変異を特定して治療法を検討するものです。詳しく知りたい方は、当院までぜひお問い合わせください。


無料

- 資料請求・お問合せ
 当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
当院の免疫療法に関するパンフレットを無料でお届けします。医師が免疫療法のよくある質問にお答えする小冊子付き。
詳しくはお電話やフォームからお申込みください。
- メールフォームはこちら
資料請求
関連性の高いコラム記事
-
上皮内がんの種類と特徴を徹底解説 進行・検査・治療・予防まで網羅
2026.04.10瀬田クリニック東京
-
膀胱がんの初期症状をわかりやすく解説 早期発見のために知っておくべきポイント
2026.04.03瀬田クリニック東京
-
おならが臭くなるのは大腸がんのサイン?初期症状や治療法を解説
2026.03.19瀬田クリニック東京
-
5大がんとは?胃・大腸・肺・乳・肝がんの特徴と予防・早期発見のポイント
2026.03.06瀬田クリニック東京
-

聴器がん(耳がん)とは?原因や症状・治療法を解説
2026.02.27瀬田クリニック東京
-
血液検査でがんが分かる確率はどのくらい?現状と今後の展望を徹底解説
2026.02.06瀬田クリニック東京
-
直腸がんの原因とは?生活習慣・遺伝・その他のリスク要因を解説
2026.01.30瀬田クリニック東京
-

寝汗が続くのはがんのサイン?悪性リンパ腫との関係を詳しく解説
2026.01.23瀬田クリニック東京
-

がんのサインとしての肩の痛みとは?知っておきたい原因と治療法を解説
2026.01.16瀬田クリニック東京
-
がんの進行速度はがんの種類や年齢で違う?進行が早いがん・遅いがんの特徴と予後の目安を解説
2026.01.09瀬田クリニック東京
-
扁平上皮癌とは?発生部位ごとの特徴や症状・原因・治療法を紹介
2025.12.26瀬田クリニック東京
-

悪性新生物とは何か?がんとの違いや診断名の意味を解説
2025.12.19瀬田クリニック東京
-
胆管がんとは?症状や主なリスク要因、治療法を解説
2025.12.12瀬田クリニック東京
-
肝臓がんの初期症状は?早期発見のために押さえておくべきポイントを解説
2025.12.05瀬田クリニック東京
-
胃がん症状 初期に見逃しやすいサインから進行時の変化まで解説
2025.11.21瀬田クリニック東京
-

「かゆみ」はがんの初期症状?注意すべき症状や治療方法を紹介
2025.11.07瀬田クリニック東京
-
白血病の原因とは?リスク要因や症状、治療法を詳しく解説
2025.10.24瀬田クリニック東京
-
甲状腺がんの初期症状とは?がんの種類や発症原因、治療方法を解説
2025.10.17瀬田クリニック東京
-
咽頭がんとは?症状や原因、検査方法、治療方法を発生部位別に紹介
2025.10.10瀬田クリニック東京
-
多発性骨髄腫とは?症状から治療法、免疫細胞治療に関する情報まで徹底解説
2025.10.03瀬田クリニック東京
-

乳がん対策のポイントは正しく知ること!基礎知識から免疫細胞治療の実例まで徹底解説
2025.09.26瀬田クリニック東京
-
膵臓がんの特徴と注意点とは?症状からリスク要因、免疫細胞治療まで徹底解説
2025.09.19瀬田クリニック東京
-

前立腺がんとは?症状や原因、診断の流れ、進行度別の治療方法を解説
2025.09.12瀬田クリニック東京
-

放射線治療の副作用による下痢の症状とは?原因から対処法まで解説
2025.09.05瀬田クリニック東京
-
大腸がんとは?特有の症状や発症原因、早期発見のポイントを徹底解説
2025.08.29瀬田クリニック東京
-

子宮頸がんに初期症状はある?発症の原因や予防方法・治療法を解説
2025.08.22瀬田クリニック東京
-
がんが発生する仕組みとは?原因や予防方法、治療方法まで徹底解説!
2025.08.08瀬田クリニック東京
-
がんの痛みはなぜ起こるの?原因や治療方法、日常生活でできる緩和法を解説
2025.08.01瀬田クリニック東京
-

40代でがんにかかる確率は?罹患数の多いがんの種類や対応している検診、治療法を解説
2025.07.04瀬田クリニック東京
-

30代でがんにかかる確率は?兆候や予防線、治療法を解説
2025.06.27瀬田クリニック東京
-
肺がんとは?代表的な症状や種類にくわえ治療法までを解説
2025.06.13瀬田クリニック東京
-
がんの進行速度はどう決まる?要因や進行を抑える方法を解説
2025.05.30瀬田クリニック東京
-

肝臓がんによる痛みの原因は何?対処法と治療法を解説
2025.05.23瀬田クリニック東京
-

多段階発がんとは?がん発生の仕組みと予防方法を解説
2025.05.09瀬田クリニック東京
-

がんは遺伝するの?遺伝性腫瘍の種類やリスク、対策を解説
2025.05.02瀬田クリニック東京
-

がんでお腹が空かない理由と対策とは?食欲不振の対策も解説
2025.04.18瀬田クリニック東京
-

口唇がんの初期症状とは?原因やステージごとの進行度合い、代表的な治療法を解説
2025.04.04瀬田クリニック東京
-
がんは2年以内の再発率が高い?再発のメカニズムや治療法、再発リスクを軽減する予防策を解説
2025.03.28瀬田クリニック東京
-

舌がんの進行速度は?進行度合いや治療法、舌がんを予防するために心掛けたいことを解説
2025.03.14瀬田クリニック東京
-
食道がんとげっぷは関係がある?具体的な症状やステージ、治療方法を解説
2025.02.21瀬田クリニック東京
-
小葉がんとは?主な症状や診断方法、治療法を解説
2025.02.07瀬田クリニック東京
-

花咲き乳がんは潰瘍を形成した乳がん 症状や進行過程、治療方法を解説
2025.01.10瀬田クリニック東京
-
がんの前兆の可能性がある症状とは?部位別の初期症状や治療法も解説
2024.12.27瀬田クリニック東京
-
抗がん剤使用中に貧血になりやすいのはなぜ?要因や対処法を解説
2024.12.13瀬田クリニック東京
-
がんの標準治療とは科学的根拠に基づいた治療!メリット・デメリットやその他の治療法を解説
2024.11.29瀬田クリニック東京
-
がんによる腹水の原因や治療法は?免疫療法との併用治療も解説
2024.11.22瀬田クリニック東京
-

女性特有のがんで腰痛になる?主な種類や治療法を解説
2024.10.11瀬田クリニック東京
-
がんではない悪性腫瘍はある?悪性腫瘍の種類や良性腫瘍との違いなどを紹介
2024.10.4瀬田クリニック東京
-

小児がんになりやすい子どもの特徴は?小児がんの概要や発見のきっかけ、種類について解説
2024.9.20瀬田クリニック東京
-
スキルス胃がんになりやすい人の特徴は?原因や症状、治療方法も解説
2024.9.13瀬田クリニック東京
-

がんの手術療法の術後合併症とは?術後合併症の種類やリスクを軽減する方法を解説
2024.9.6瀬田クリニック東京
-
子宮頸がんが発覚するきっかけは?基礎知識やステージ、治療法なども解説
2024.8.23瀬田クリニック東京
-

骨肉腫の主な症状や進行、現在の治療法について解説
2024.8.16瀬田クリニック東京
-
化学療法と抗がん剤の違いとは?化学療法による治療内容や他の治療法との違いを解説
2024.8.2瀬田クリニック東京
-

骨のがんはどんな病気? 主な種類や症状、検査、治療法について分かりやすく解説
2024.7.26瀬田クリニック東京
-

現代のがん治療の最先端とは?先進医療の注意点などを解説
2024.7.19瀬田クリニック東京
-
重粒子線治療の特徴やメリット・デメリットについて解説
2024.6.28瀬田クリニック東京
-

化学療法とは? 特徴やメリット・デメリットを詳しく解説
2024.6.26瀬田クリニック東京
-

メラノーマ(悪性黒色腫)とは? 症状や治療方法を詳しく解説
2024.6.20瀬田クリニック東京
 CHINESE
CHINESE
 無料説明会
無料説明会 資料請求
資料請求