臨床症例報告No.45 (PDF版はこちら) 乳癌外科根治術後再発例に対し皮膚転移巣切除、放治、化療に合わせて免疫細胞療法の併用により術後24年の長寿を得ている70歳主婦症例
- 種類:乳房
INTRODUCTION
乳癌根治術後再発例に対する生存率は、化療、分子標的薬、ホルモン薬の普及により、再発部位、病期に拘わらず、最近の10年相対生存率は著しい成績向上が認められる。全国がんセンター協議会発表(2019年)の外科根治術後Ⅳ期の10年相対生存率は15.7%に伸びてきており、肺癌の2.7%、胃癌の5.7%などに比べ、きわめて高い生存率を示している。しかし、乳癌根治術後再発例の20年生存報告は極めて少ない1)。ここに従来の化学療法等に併用してαβT免疫細胞療法の併用により24年を越える長期生存を得ている再発乳癌症例を報告する。
CASE
本症例は46歳時の1996年5月に、右乳房11cm径の乳癌に対し乳房全摘、右腋窩リンパ節廓清術が施行された。病理診断はT3a,N2,M1,病期ⅢA、免疫細胞化学判定はER(-)、PgR(+)、HER2(+)であった。本症例はリンパ節転移がありHER2(+)の高リスク症例であった。また使われる化学療法はHER2(+)のため制約があった。根治術後1年後に胸部切開創部に米粒大の皮膚転移が出現し、これを切除し、Trastuzumab(分子標的治療薬)が開始された。その後、毎年創部皮膚の小転移を切除し5年間で計8回切除を繰り返した。
1997年より標準化学療法(MTX 40mg、CPA 100mg、5-FU 500mg)が10コース、2000年からはDoxorubicin(ADM) 20mgを週1回投与後3週休薬で9回投与された。しかしながら、2000年10月、右鎖骨上窩にリンパ節転移が出現したが、幸い放射線療法で消失した。
2000年10月からUFT+CPA内服も加えたが、2002年2月に、CEAが16に上昇、鎖骨上窩リンパ節腫瘤の再燃の為Paclitaxel 90mg 1/週×3投、1週休をスタートしたが、吐気・嘔吐・痺れなどの副作用が強く中止し、2003年2月よりTrastuzumab+Paclitaxel 60mg 1/週に減量した。薬物療法による副作用により、患者は入院治療したり、日常生活でも食欲低下、嘔気、悪心、手足の痺れ、脱毛などでしばしば治療を止めたり、薬種変更、減量が必要となった。
RESULT
これらの症状の為、2004年2月、根治術後8年目に患者の希望により活性化Tリンパ球によるαβT細胞療法が開始された。当初、従来の化学療法の減量に合わせて、2週毎に6回投与を1コースとして3コースが連投され、以降は3か月に1回、6か月に1回投与のペースで漸減し2014年まで10年間で合計34回投与された。この間の再発はなく、日常生活もECOG方式でのPS 0で安定して推移した。
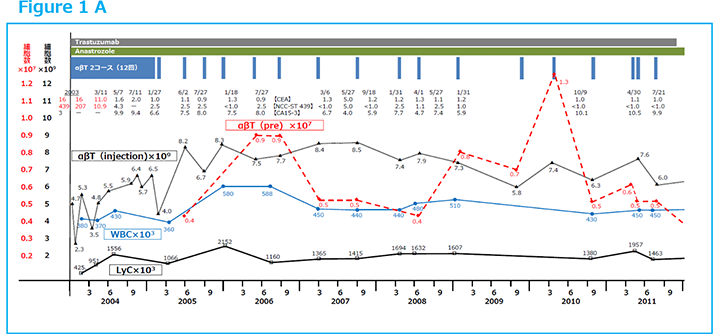
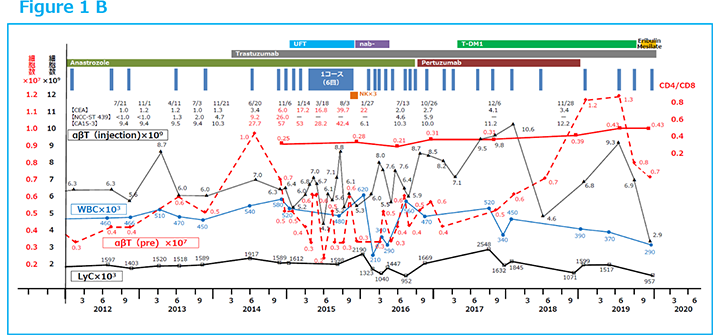
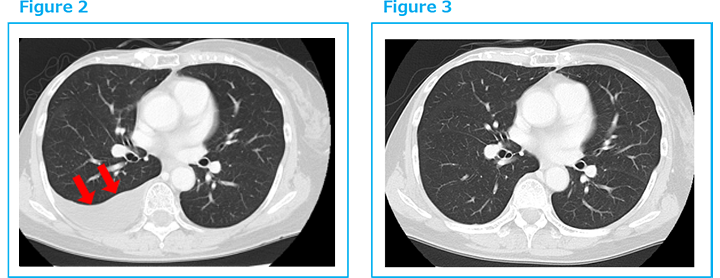
Figure1 Aに末梢血液のリンパ球(LyC)の経時的変化を黒ラインで示したように、化学療法によると考えられるリンパ球減少(lymphodepletion)は、αβT細胞療法により正常に回復し維持された2)。そして、2005年以降、10年間の安定した日常生活状況が得られた。ところが、2014年11月頃から、体調不良が感じられ、生化学検査でCEA 16、CA15-3、57とマーカーの上昇が認められ、更にCT上で右胸水が確認(Figure2)され、穿刺で癌が認められ、乳癌再発と診断された。2015年1月αβT細胞療法が再開された。2週ごとに6回1コースの投与、引き続き月1回の投与で、2016年3月にCT上、胸水は完全に消退した(Figure3)。腫瘍マーカーも安定し、LyC減少も回復され、CT検査で腫瘍の局所再発も認められなかった。この間の患者免疫能を表すCD4/CD8比は、免疫細胞療法1コース(3か月)の前後で測定され、その測定値の減少は癌免疫能の向上を表し、測定値の増加はその期間における免疫能の低下、つまりがん組織の抵抗力・活力の増強を示唆すると考えられるが3)、Figure1 Bの赤ラインで示されたようにCD4/CD8比はほぼプラトーに保たれ、この間の患者免疫能がほぼ良好に維持されたことを示している。その後、αβT細胞療法は2017年より3か月に1回、2018年より6か月に1回と漸減しつつ投与され、2020年の現在、患者日常生活はPSゼロで安定している。この間、化学療法もTrastuzumab + Anastrozole、次いで Trastuzumab + Pertuzumab、T-DM1、nab-PTX、T-DM1、HALが順次併用されが、その副作用はαβT細胞療法で軽減し抑えられた。
DISCUSSION
再発乳癌症例に対する薬物療法に関しては、生物学的特性に従って再発リスクの程度が評価される4)。すなわちリンパ節転移、腫瘍の大きさ、患者年齢、免疫組織化学判定により、低リスク、中リスク、高リスクに分けられている。本例はリンパ節転移がありHER2(+)の高リスク群の症例であった。また、使われる治療薬はHER2(-)とHER2(+)では大きく異なる5)。本例での根治術後再発後8年間に及ぶ再発治療には、分子標的薬のTurastuzumabが再発術後の中心的治療薬として使われていて、ホルモン剤Anastrozoleの併用と合わせて薬物治療効果を発揮していると判断される5)。
本例は当初の外科根治術での11cm大の巨大腫瘍摘出段階で既に予後の厳しさを予想される症例であった。8年に亘る従来法による術後追加手術、薬物療法、放治がなされ、これ以上の治療は殆ど考えられない状況に至って、ようやく免疫細胞療法にたどり着いた症例と言える。
この症例に対して、慎重な患者体力評価と自己活性化Tリンパ球を用いたαβT細胞療法の積極的な連続投与を加えることにより、患者の若さも幸いして、免疫能の著名な改善を得ることが出来た。➀αβT細胞療法の即効的効果は、Figure1 Aに示される2004年時点でのαβT細胞療法による活性化Tリンパ球の投与によりリンパ球数減少状態の425/μLから2,100/μL台の正常リンパ球数への回復として明瞭に示されている。
②また、2005年以降の10年間に及ぶ臨床症状の長期の安定状況もPS 0、体重の安定推移と共に、WBC、マーカー値の安定としてFigure1 A上に明示されている。
また、αβT細胞療法によるTreg細胞の抑制も同時になされていることは文献上既に明らかにされているが2)、③本例でも、Figure1 B上の赤ラインに示されたこの期間のCD4/CD8比の経時的変化がプラトーであることから、Treg増加が抑制されている状況を推測することが可能である3)。
再発乳癌例には根治術後に様々な種類の薬物療法が用いられているが、それらとの併用療法としてのαβT細胞療法は、患者自身へは全く副作用が無い利点の上に、④副作用を持つ複数の化療・薬物療法との同時併用治療が可能であることが本例によりあらためて確認された。⑤さらに、αβT細胞療法が食欲減退、嘔気嘔吐などの複数の化学療法剤による副作用を15年の長期にわたりコントロールできる可能性を持つことを本症例の経過は示唆していると考えられる。
REFERENCES
- Gueth U, Elfgen C, Montagna G et al; Long-term survival and cure in distant metastatic breast cancer. Oncology 2019; 97: 82-93.
- Noguchi A, Kaneko T, Naitoh K et al; Impaired and imbalanced cellular immunological status assessed in advanced cancer patients and restoration of the T cell immune status by adoptive T-cell immunotherapy.
Int Immunopharmacol 2014; 18: 90-97. - Shindo G, Endo T, Onda M et al; Is the CD4/CD8 ratio an effective indicator for clinical estimation of adoptive immunotherapy for cancer treatment? J Cancer Therapy 2013;4:1382-1390
- Harbek N, Jakesz R; St.Gallen 2007: Breast cancer treatment consensus report. Breast Care 2007; 2(3):130-134.
- 日本乳癌学会編; 乳癌診療ガイドライン、治療編、2018年度版。金原出版、東京、118-139、2018